مطالب مشابه:
- درسنامه جامع جانورشناسي بي مھره گان
- فیزیولوژی غدد درون ریز
- فیزیولوژی اعصاب
- هورمون شناسی -فیزیولوژی غدد
- سیستم گردش خون -اناتومی قلب
- آشنایی با هورمون های گوارشی در بدن انسان
زخم پپتيك( Peptic ulcer) | تفاوت بین زخم معده و زخم اثنی عشر | هليكوباكتر پيلوري| آندوسکوپی معده
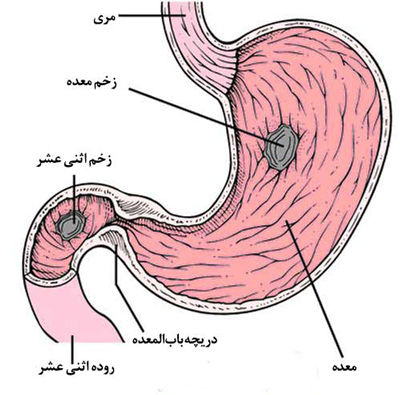
آناتومي معده و دوازده
معده (stomach) اتساع J شكلي از دستگاه گوارش است كه درقسمت پروگزيمال به اسفنگتر تحتاني مري و در قسمت ديستال به اسفنگتر پيلور ختم مي شود . معده به چهار قسمت تقسيم مي شود . كارديا (cardia) منطقه اي است با حدود نامشخص كه از محل اتصال مري – معده تا فوندوس (fundus) امتداد دارد . از كارديا بالاتر مي رود و در امتداد بدنه معده قرار دارد.(كورپوس) كه با چين هايي طولي به اسم rugae مشخص مي گردد. انتروم (antrum) دورترين قسمت معده است كه از incisura angularis شروع شده و تا پيلور (pylorus) كه يك ناحيه ي ماهيچه اي حلقوي متصل كننده معده به دوازدهه است ، ادامه مي يابد.(مباني طب داخلي سيسيل 2001 ، )
معده به وسيله پوشش مخاطي سلولهاي استوانه اي پوشيده شده و لايه زير مخاطش بافت همبند است كه از نوع فيبرو الاستيك است ( رشته ها ي الاستيك زياد دارند) كه سبب چين هاي rugae مي شوند.(بافت شناسي پزشكي) در زير آن لايه هاي عضلات صاف مايل داخلي ، حلقوي مياني و طولي خارجي قرار مي گيرد كه با سروز پوشيده شده اند . تنه ها ي قدامي و خلفي عصب واگ عصب رساني پاراسمپاتيك را تامين مي كنند ، در حاليكه اعصاب سمپاتيك منشا گرفته از گانگليون سلياك در كنار عروق خوني تغذيه كننده معده حركت مي كنند.معده از نظر ميكروسكوپي به وسيله سلولهاي استوانه اي سطحي كه حاوي موكوس هستند و حفرات انواژينه شده غدد معدي كه در مناطق مختلف معده متفاوت هستند ، مشخص مي شود . ناحيه اكسينتيك(oxyntic) يا منطفه مولد اسيد معده در فوندوس و بدنه آن قرار گرفته و غدد محتوي سلولهاي پريتال (جداري) مي باشند كه مترشحه اسيد و فاكتور داخلي هستند. اين غدد ، همچنين حاوي سلولهاي اصلي (chief) غني از زيموژن هستند كه سازنده پپسينوژن مي باشند و سلولهاي غددي شبيه انتروكرومافين (enterochromaffin-like endocrine cells) كه هيستامين ترشح مي كنند . غدد آنتروم سلولهاي متفاوتي دارند كه عبارت است از : سلولهاي G مولد گاسترين و سلولهاي D مولد سوماتوستاسين كه غالبا در نزديكي سلولهاي G قرار دارند.
دوازدهه (duodenum) اولين قسمت روده باريك ، قوسي به شكل C تا پيلورودر قسمت ديستال تا ژژنوم ادامه دارد. اولين قسمت دوازدهه ، بولب دوازدهه نام دارد كه سطح آن ويژگي خاصي ندارد ، در حاليكه باقيمانده دوازدهه از چين هاي حلقوي مشخصي تشكيل شده كه سطح دردسترس براي هضم را افزايش مي دهند . دوازدهه به مخاط ، زير مخاط، لايه عضلاني و سروز تقسيم مي شود و عصب رساني آن همانند معده است. مخاط از سلولهاي استوانه اي با ظاهر پرز مانند تشكيل شده كه در زير آنها زير مخاط حاوي غدد برونر (brunner) است كه ترشحات حاوي بيكربنات فراوان ترشح مي كنند كه اسيدمعده را خنثي مي سازد.
فيزيولوژي حركتي معده-دوازدهه
بر پايه خصوصيات الكتروفيزيولوژي و عملكردي ، معده به دو بخش عملكردي تقسيم مي گردد.معده پروگزيمال از فوندوس و يك سوم ابتدايي بدنه تشكيل يافته و به عنوان مخزني براي نگهداشتن محتويات معدي عمل مي كند ،در حاليكه معده ديستال غذا را خرد كرده ، مخلوط كرده وغربال مي كند. عضلات صاف معده پروگزيمال توانايي انقباض تونيك را دارا مي باشند. اين امر تطابق معدي را امكان پذير مي سازد ، روندي كه فوندوس به واسطه آن در پاسخ به ورود غذا و مايع شل مي گردد و فشار داخل معده چندان افزايش نمي يابد. اين خصوصيت منحصر به فرد به واسطه واگوتومي پروگزيمال يا تنه اي (truncal) از بين مي رود. در مقابل مشخصه معده ديستال وجود سه سيكل منظم نوسان در پتانسيل غشايي در هر دقيقه است كه اين نوسان ها ازناحيه ضربان ساز(pace maker) واقع در قسمت مياني انحناي بزرگ معده منشا مي گيرند . سپس به صورت چرخشي به سمت ديستال ( يعني به طرف پيلور حركت مي كنند)برخلاف قلب ، فعاليت الكتريكي در معده ، به صورت ميوژن منتشر مي شود و هيچ ضربان ساز تخصص يافته آناتوميك يا فيبر انتقالي وجود ندارد.
وضعيت حركتي در معده و دوازدهه در شرايط عدم مصرف غذا ومصرف غذا بسيارمتفاوت مي باشد. در طي گرسنگي ، فعاليت حركتي معده به صورت الگويي از تغييرات دوره اي است كه به عنوان كمپلكس حركتي مهاجر(MMC) شناخته مي شود كه هر 90 تا 120 دقيقه اتفاق مي افتد. MMC از معده شروع شده ودر طول روده باريك حركت مي كند . بالافاصله پس از خوردن غذا، فعاليت حركتي روده باريك ومعده از الگوي گرسنگي به الگوي پس از مصرف غذا تغيير مي يابد. اين حالت با انقباضات نا منظم كه بسته به محتوي غذا ، مدت زمانهاي متفاوتي طول مي كشند، مشخص مي شود.
تخليه معده از غذاي مخلوط جامدو مايع ناشي از اثرات متقابل شل شدن فوندوس ، انقباض آنتروم ، مقاومت پيلور و انقباض دوازدهه مي باشد و به حجم و تركيب غذا هم بستگي دارد. تخليه مايعات از معده، در ابتدا و به صورت ريزشي (decanting) انجام مي شود كه حجم معده را كاهش مي دهد.سپس بخش جامد غذا به واسطه انقباضات معدي به سمت جلو و آنتروم پيش رانده شده كه درآنجا انقباضاتي با دامنه بالا (high- amplitude) آن را به قطعات با سايز 1 ميلي متر يا كمتر ، قبل از خروج پيلور تبديل مي سازند.نقايص تنظيمي در دستگاه گوارش در سطح سيستم عضلات صاف ،نقص در شبكه ميانتريك يا سيستم اعصاب خارجي رخ دهد. ( مباني طب داخلي سيسيل 2001 )
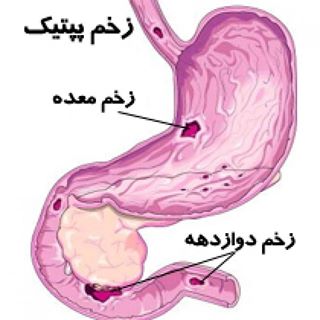
تعريف: زخم گوارشي عبارت از زخمي است كه در ديواره مخاطي معده، پيلور، دوازدهه يا مري ايجاد مي شود. براساس محل بروز نامگذاري انجام مي شود يعني به صورت زخم معده، زخم دوازدهه يا مري و يا اينكه ممكن است در مجموع به نام زخم پپتيك (Peptic Ulcer Diseases) خوانده مي شود.(برونر و سودارث گوارش2008 )
بسته به اين كه علت زخم، هليكو باكتر پيلوري يا مصرف داروهاي NSAID باشد ، نحوه ي تظاهر علائم باليني و سير طبيعي آن متفاوت خواهد بود . رويكرد هاي درماني بسته به اينكه كدام يك از اين دو عامل مسئول ايجاد زخم باشند. متفاوت هستند.(بيماري دستگاه گوارش در مراقبت ها ي اوليه ، ص 23 )
بعضي از عوامل ازقديم به عنوان عامل ايجادكننده زخم پپتيك معرفي شده بودندكه واضحا با پيدايش زخم ارتباطي ندارند نظير : استرس ، مصرف الكل ، رژيم غذايي ، شخصيت و شغل) مباني طب داخلي سيسيل 2001)
ميزان شيوع بيماري زخم پپتيك (PUD) بالاست و 10 درصد از ساكنان سرتاسر جهان در زماني از زندگي خود گرفتار اين بيماري مي شوند. در ايالات متحده شيوع زخم پپتيك در سراسر عمر ، 12 درصد در ميان مردان و 9 درصد در ميان زنان است ، اگرچه اكثر آنها بدون علامت هستند. درهر مقطعي از زمان ، شيوع زخم پپتيك علامت دار حدود 2 درصد است .
ميزان شيوع زخم هاي معده و نيز دوازدهه با بالا رفتن سن افزايش مي يابد. (بيماريهاي دستگاه گوارش در مراقبت هاي اوليه)
وقوع اين بيماري بيشتر در افراد 60_40 ساله است . زنان در سنين باروري تقريبا به اين بيماري مبتلا نمي شوند اما اين بيماري در كودكان و حتي در شيرخواران مشاهده شده است . بعد از يائسگي ، وقوع زخم معده در زنان تقريبا مساوي مردان است . (برونروسودارث 2008)
نکاتی در مورد تفاوت بین زخم معده و زخم اثنی عشر
گرچه مکانیسم ایجاد هر دو مشابه است ( نقش هلیکوباکترپیلوری، وارثت و ژنتیک، سیگار و مشروبات الکلی و داروها ) اما در مبتلایان به زخم معده ترشح اسید در محدوده طبیعی و حتی پایین تر از حد معمول است در حالی که در مبتلایان به زخم اثنی عشر ترشح اسید معده در اغلب مواد بالاتر از حد معمول است. ( با شناخت میکروب هلیکوباکترپیلوری و نحوه استقرار و قدرت آن در تخریب سلول های معدی، علت این تفاوت تا حدودی مشخص شده است. )
به نظر می رسد در زخم معده نقش کاهش دفاع مخاطی در ایجاد زخم بیشتر از نقش افزایش عوامل مهاجم باشد.
*سن بروز زخم معده حدود 10 سال بالاتر از سن بروز زخم اثنی عشر است.
*بروز عوارض در زخم معده بیشتر از زخم اثنی عشر است.
*زخم معده نسبت به زخم اثنی عشر همراهی کمتری با هلیکوباکترپیلوری دارد.
*مقاومت به درمان دارویی و نیاز به عمل جراحی در زخم معده بیشتر است.
*علائمی چون استفراغ و احساس سیری زودرس پس از صرف غذا در زخم معده بیشتر دیده می شود.
*زخم اثنی عشر نیاز به پی گیری آندوسکوپیک پس از درمان ندارد اما در مورد زخم معده، به طور قطع پی گیری و اطمینان از بهبود زخم ضروری است . ( سوء هاضمه و زخم های دستگاه گوارش)
٭80درصد اولسرهاي پپتيك مربوط به دوازدهه است .
٭چهار برابر بيشتراز اولسر معده است و شيوع آن درمردان سه برابر بيشتر از زنان است.(درسنامه لاكمن –پرستاري داخلي جراحي I)
اتيولوژي:
به طوركلي ، هومئوستاز مخاط دستگاه گوارش( معده و روده) با حفظ تعادل ميان مكانيسم هاي دفاع مخاطي (مانند ترشح موكوس و بيكربنات )و عوامل مهاجم( مانند ترشح اسيد و پپسين) حاصل مي شود. همانطور كه از نام زخم پپتيك بر مي آيد در ابتدا تصور مي شد كه ترشح پپسين و اسيد معده ، عوامل اصلي در پاتوژنز زخم هاي معده و دوازدهه هستند. باوجود اين ، بعضي از بيماران دچار زخم دوازدهه داراي ترشح بيش از حد اسيد در معده نيستند، اگرچه بعضي از افراد مبتلا به زخم هاي دوازدهه مقادير زيادي از اسيد معده توليد مي كنند. اسيدمعده براي پيدايش زخم پپتيك ضروري است اما به تنهايي به ندرت سبب ايجاد زخم مي شود. شايع ترين علل زخم پپتيك عفونت با هليكوباكتر پيلوري و مصرف NSAID هستند . در حدود 90 درصد از بيماران دچار زخم ، يا آلوده به باكتري هستند يا NSAID مصرف مي كنند يا به طور همزمان هم دچار عفونت هستند و هم از NSAID مصرف مي كنند.هليكوباكتر و NSAIDها با تضعيف مكانيسم هاي دفاعي مخاط ، آسيب پذيري دربرابر زخم را آفزايش مي دهند.( بيماري هاي دستگاه گوارش در مراقبت هاي اوليه)
در گذشته تصور بر اين بود كه تنيدگي و اضطراب از عوامل ايجاد كننده زخم معده هستند، اما مطالعات نشان داده اند كه زخم هاي گوارشي به دنبال عفونت ناشي از باكتري گرم منفي هليكو باكتر پيلوري ايجاد مي شوند كه همراه با مصرف غذا و آب به معده وارد مي شود. انتقال عفونت از انسان به انسان نيز بر اثر تماس نزديك و تماس با مواد استفراغي رخ مي دهد.گرچه عفونت هليكو باكتر پيلوري در امريكا شايع است اما بيشتر افراد آلوده به زخم هاي گوارشي مبتلا نمي شوند، زيرا استعداد ابتلا به زخم گوارشي بستگي به عوامل خاصي از جمله نوع ميكروب و ساير عوامل ناشناخته دارد. افزايش ترشح اسيد معده ممكن است در بروز زخم هاي معده دخالت داشته باشد و در تنيدگي نيز افزايش ترشح اسيد هيدروكلريك مشاهده مي شود . اين درحالي است كه با خوردن شير و نوشيدني هاي حاوي كافئين ، كشيدن سيگار و مصرف الكل نيز ترشح اسيد هيدروكلريك افزايش مي يابد. استعداد خانوادگي نيز ممكن است يكي از عوامل مستعدكننده قابل توجه باشد . خاصه اين كه مطالعات ژنتيك نشان داده اند كه افراد داراي گروه خوني نوع O بيش از افراد داراي گروه هاي خوني A ،AB و B مستعد ابتلا به زخم معده هستند. همچنين ارتباطي بين زخم هاي گوارشي و بيماري مزمن ريوي يا بيماري مزمن كليوي وجود دارد.( برونرو سودارث گوارش 2008 )
پاتولوژي:
زخم دئودنوم:
1-محل: شايعترين محل ايجاد زخم ، اولين قسمت دئودنوم است ( بيش از 95 درصد).
90 درصدزخم هاي دئودنوم در 3 سانتي متري پيلور قرار دارند.
2- اندازه: زخم هاي دئودنوم معمولا كمتر از 1 سانتي متر قطر دارند اما گاه قطر آنها به 6-3 سانتي متر نيز مي رسد( زخم هاي غول آسا)
3- حاشيه : زخم ها ي دئودنوم حاشيه اي كاملا مشخص دارند.
4- عمق: گاه عمق زخم دئودنوم به Muscularis Propria مي رسد.
5- كف زخم: دركف زخم دئودنوم ناحيه اي داراي نكروز ائوزينوفيلي وجود دارد كه اطراف آن فيبروزه است.
6-بدخيمي : زخم هاي بدخيم دئودنوم بسيار نادر مي باشند.
زخم معده:
بدخيمي : برخلاف زخم هاي دئودنوم ، زخم هاي معده مي توانند بدخيم باشند.
محل: زخم ها ي خوش خيم معده ، معمولا در ديستال محل اتصال آنتر و مخاط مترشحه اسيد مشاهده مي شوند. هر چند محل اتصال مذكور ثابت نمي باشد،اما معمولا مخاط آنتر 3 /2 طول انحناي كوچك و 3/1 طول انحناي بزرگ معده را مي پوشاند.زخم ها ي خوش خيم به ندرت در فوندوس معده به وجود مي آيند.
همراهي: زخم هاي خوش خيمي كه با عفونت هليكوباكتر همراهي دارند ، با گاستريت آنتر مشاهده مي شوند. برعكس زخم هاي ناشي ازNSAIDs با گاستريت فعال مزمن همراه نيستند، اما مي توانند شواهدي از گاستروپاتي شيميايي را نشان دهند.(نكات برتر در بيماري هاي داخلي)
پاتوفيزيولوژي :
زخمهاي معده بيشتر در مخاط دوازدهه – معده اي پديد مي آيند . زيرا اين بافت توان مقابله با فعاليت هضمي اسيد معده و پپيسن را ندارد.لذا فرسايس دراثر افزايش غلظت يا فعاليت اسيد- پپسين يا كاهش مقاومت مخاطي پديد مي آيد. مخاط صدمه ديده قادر به توليد ترشح مخاطي كافي به عنوان سدي در مقابل اسيد هيدروكلريك نخواهد بود. استفاده از NSAIDs نيز ترشح مخاطي حفاظت كننده را مهار مي سازد.در زخمهاي دوازدهه اسيد بيشتري توليد مي شود حال آنكه در زخم معده ترشح اسيد در حد طبيعي يا كمتر ازحد طبيعي است . صدمه به مخاط معده دوازدهه اي ، مقاومت نسبت به باكتري راكاهش داده، بنابراين عفونت ناشي از هليكوباكتر پيلوري ممكن است پديد آيد.
امكان ابتلا به سندرم زولينگر –اليسون زماني مطرح مي شود كه زخم هاي متعدد معده يا زخمي مقاوم نسبت به درمان هاي متداول وجود داشته باشد. يافته هاي زير مؤيد وجود اين بيماريست: افزايش ترشح شيره معده، زخم هاي دوازدهه و وجود گاسترينوما(تومور هاي جزيرهاي) در پانكراس . 90 درصد تومورها در" مثلث معده اي" يافت مي شوند، يعني محلي متشكل از مجاري صفراوي مشترك و مجراي صفراوي،دومين و سومين بخش دوازده،و گردن و تنه ي پانكراس.
تقريبا 3/1 از گاسترينوماها بدخيم هستند. اسهال و استئاتوره ( وجود چربي جذب نشده د رمدفوع ) ممكن است وجود داشته باشند. بيمار ممكن است همزمان با آدنوماي پاراتيروئيد يا هايپرپلازي آن مبتلا باشد و در نتيجه ممكن است علائم هايپركلسمي را نشان دهد. شايع ترين شكايت بيمار درد ناحيه اپيگاستر است.هليكوباكتر پيلوري عامل خطري براي بروز اين سندرم به شمار نمي آيد. زخم ناشي از تنيدگي واژه اي براي معرفي زخم حاد ايجاد شده در مخاط دوازدهه و معده است كه به دنبال موقعيت هاي تنيدگي آور فيزيولوژيكي پديد مي آيد. اين موقعيت هاي تنيدگي آور مواردي مثل سوختگي ، شوك، عفونت شديدخون و صدمه هاي متعدد جسمي را شامل مي شوند. اين زخم ها به نظر مي رسد كه بيشتر در بيماران وابسته به تهويه مكانيكي شايع هستند. به وسيله آندوسكوپي فيبراپتيك در 24 ساعت اول مي توان فرسايش هاي سطحي در مخاط معده را مشاهده كرد، بعداز گذشت 72 ساعت فرسايش هاي متعدد قابل مشاهده هستندو در صورت موقعيت تنيدگي آور، زخم ها گسترش مي يابند. بابهبود بيمار ، ضايعات نيز ترميم مي شوند. اين الگوي پيدايش و ترميم ، مشخصه ي زخم هاي ناشي از تنيدگي است. در مورد علت واقعي بروز زخم هاي ناشي از تنيدگي اختلاف نظر وجود دارد. معمولا شوك پيش درآمد آن است كه موجب كاهش جريان خون به مخاط معده و پس زدن محتويات دوازدهه به داخل معده مي شود. بعلاوه مقادير بسيار زيادي پپسين آزاد ميشود بدين لحاظ مجموعه كم خوني ، افزايش اسيد و پپسين شرايط مساعدي را براي بروز زخم فراهم مي كند . بين زخم هاي ناشي از تنيدگي و زخم هاي كوشينگز (Cushing’s ulcer) و زخم هاي كرلينگز(Curling’s ulcer) كه دونوع ديگر از زخم معده هستند، بايد تمايز قائل شد.كوشينگز در مبتلايان به آسيب هاي مغزي شايع هستند . اين زخم ها ممكن است در مري، معده ويا دوازدهه ايجادشوند و به نسبت زخمهاي ناشي از تنيدگي معمولا عميق تر اند. زخم كرلينگز غالبا طي 72 ساعت بعد از سوختگي هاي شديددر حفره معده يا دوازدهه مشاهده مي شود.( برونر و سودارث گوارش 2008)
داستان هليكوباكتر پيلوري:
تا قبل از اوايل دهه 1980 ميلادي ، دو پزشك استراليايي به نامهاي دكتر وارن (Waren) و دكتر مارشال(Marchall) كه برروي نمونه هايي از بافت معده تحقيق مي كردند، موفق به كشف يك باكتري درمخاط نيمه تحتاني معده شدند.نقش دقيق اين باكتري كه آنها نام آن را كمپيلو باكترپيلوري(Campylo bacter ) گذاشتند مشخص نبود. اين باكتري خودش راطوري درمخاط معده قرار داده ميدهدكه همانند سايرباكتري ها نمي شود به آن تهاجم نمود وآن را از بين برد.
دكتر وارن و دكتر مارشال كشف نمودند كه وقتي عفونت با اين باكتري درمعده وجود داشته باشد، هميشه همراه با التهاب ميكروسكوپي مخاط معده مي باشد كه به آن اصطلاحا گاستريت گفته مي شود. در ابتدا مشخص نبود كه آيا عفونت با اين باكتري باعث گاستريت مي شود و يااينكه گاستريت اجازه مي دهدكه عفونت ايجادشود. براي حل اين معما دكتر مارشال خودرا به اين باكتري آلوده نمود سپس با انجام آزمايش مشخص نمود كه او دچارگاستريت شده است . بعداز اينكه او بامصرف آنتي بيوتيك ها اين عفونت را ريشه كن نمود ، گاستريت اونيز بهبوديافت ، بنابراين ثابت شد كه عفونت بااين باكتري باعث گاستريت مي گردد.اخيرا دانشمندان نام اين باكتري را عوض كردند و نام آن را هليكوباكتر پيلوري و يا به اختصار H.pylori گذاشتند.( كتاب سوء هاضمه و زخمهاي گوارشي)
تظاهرات باليني: شرح حال : درددرشكم دربسياري از اختلالات گوارشي شايع است ولي ارزش پيشگويي ضعيفي براي وجود يا عدم وجود بيماري دارد .حداكثر 10درصد از مبتلايان به بيماري مخاطي ناشي از NSAIDs بدون اينكه پيش درآمدي داشته باشند،با يك عارضه (خون ريزي ،پرفوراسيون و انسداد )تظاهر مي كنند. با وجود اين مطابقت ضعيف ، شرح حال و معاينه فيزيكي دقيق بخش اساسي برخورد با بيمار مشكوك به زخم هاي پپتيك است .
درد اپي گاستر با كيفيت سوزشي يا سايشي هم ديده مي شود . اين ناراحتي به صورت يك احساس مبهم درد يا درد كرسنگي نيز توصيف شده است . الگوي نمادين درد در 90 دقيقه تا 3 ساعت بعد از غذا شروع مي شود و اكثرا با غذا يا شربت آنتي اسيد بهبود مي يابد. دردي كه بيمار را از خواب بيدار كند ( بين نيمه شب و 3 صبح ) مميزترين درد است كه 3/2 بيماران آن را توصيف مي كنند . الگوي درد در معده ممكن است با دئودنم متفاوت باشد ، بطوري كه درد ممكن است در معده دقيقا با خوردن غذا شروع شود.تهوع و كاهش وزن در بيماران شايع است . در ايالات متحده اندوسكوپي در كمتر از 30درصد از بيماران كه ديس پپسي دارند ، زخم كشف ميكند. با وجود اين 40 درصد از اين افراد با نشانه هاي نمادين زخم در آندوسكوپي مبتلا به زخم هستند و 40 درصد نيز گاسترودئودنيت دارند . سازو كار ايجاد درد شكم در بيماران مبتلا به زخم معلوم نيست . چند توجيه محتمل عبارت اند از : فعالسازي گيرنده هاي شيميايي دئودنوم توسط اسيد ، افزايش حساسيت دئودنوم به اسيد هاي صفراوي و پپسين و تغيير تحرك گاسترودئودنوم . تغيير در شدت يا توزيع درد شكم و همچنين شروع علايم همراه نظير تهوع و استفراغ مي تواند نشانگر يكي از عوارض زخم باشد . ديس پپسي اگر پايدار شود و ديگر با خوردن غذا يا آنتي اسيد بهبود نيابد، يا به پشت تير بكشد، ممكن است نشانگر زخم نافذ( به داخل پانكراس) باشد.شروع ناگهاني درد شكم شديد و منتشر مي تواند نشانگر پرفوراسيون باشد. دردي كه باخوردن غذا بدتر شود و با تهوع و استفراغ غذاي هضم نشده همراه باشد ، بر انسداد مجراي خروجي معده دلالت دارد. مدفوع قيري يا استفراغ شبيه ريزه قهوه نشانگر خونريزي است.
معاينه فيزیكي :
دردناكي اپي گاستر فراوان ترين يافته در بيماران است . در 20 درصد بيماران درد ممكن است در سمت راست خط وسط باشد. متاسفانه ارزش پيش گويي اين يافته نسبتا كم است . معاينه فيزيكي براي يافتن شواهدي دال بر عوارض زخم بسيار مهم و حياتي است . تاكي كاردي يا افت وضعيتي فشار بيانگر دهيدراتاسيون ناشي از استفراغ يا خونريزي فعال گوارشي است . يك شكم شديدا دردناك و چوب مانند ، دال بر پرفوراسيون است . وجود صداي تلاطم آب با تكان دادن شكم بيمار، نشان دهنده احتباس مايع در شكم است كه به انسداد مجراي خروجي معده رهنمون مي شود.( اصول طب داخلي هاريسون 2008)
تظاهرات باليني PUD
درد سوزاننده ، تيز يا عميق اپيگاستر 1 تا 3 ساعت بعد از خوردن غذا
ناراحتي مبهم شكمي يا تهوع به جاي درد
تسكين علايم از طريق خوردن آنتي اسيد ها
وقوع علائم در صورت خالي بودن معده يا در شب
سابقه خوددرماني با آنتي اسيد ها ، استفاده مكرر و طول كشيده از آنتا گونيستهاي گيرندهH2 و يا مصرف سيگار
عود علائم در طول ماه ها و يا سالها
حساسيت اپي گاستر در لمس( در زخم هاي فعال علامت دار)(بيماري هاي دستگاه گوارش درمراقبت هاي اوليه)
تشخیص زخم گوارشی:
برای تشخیص زخم گوارشی، پزشک به علایم بیماری توجه کرده و در صورتی که خصوصیات درد ناشی از زخم گوارشی داشته باشد و به بیماری دیگر شک نکند با تشخیص زخم گوارشی می تواند بدون هیچ اقدامی تشخیصی درمان را شروع نماید.
با این روش احتمال خطای تشخیص حدود 20 تا 30 درصد است یعنی با احتمال 70 تا 80 درصد با تشخیص درست بیمار درمان خواهد شد. اما باید این نکته را نیز مد نظر داشت که گاهی مبتلایان به سرطان معده نیز می توانند با علایم زخم گوارشی مراجعه نمایند و تنها در صورت انجام بررسی های تشخیصی مثل رادیوگرافی معده یا آندوسکوپی ضایعه قابل تشخیص خواهد بود لذا توصیه شده است در صورت بروز علایم زخم گوارشی در سنین بالای 35 تا 40 سال حتماً اقدامات تشخیصی صورت گیرد تا با اطمینان خاطر بیشتر درمان لازم به عمل آید.
اقدامات تشخیصی:
عکس برداری از معده و اثنی عشر با بلع باریم *
با کمک این اقدام تشخیصی سایه ضایعات موجود در دستگاه گوارش فوقانی دیده می شود. عیب این روش ناتوانی در شناسایی ضایعات کوچک و سطحی به خصوص در مراحل اولیه بیماری و عدم امکان افتراق دقیق بین ضایعات خوش خیم ( زخم های گوارشی ) و ضایعات بدخیم ( سرطانی ) است. ضمن اینکه نمونه برداری و بررسی میکروسکوپیک از ضایعه رویت شده، امکان ندارد.
*آندوسکوپی مری، اثنی عشر و معده
روش دقیق تر و مطمئن تر، انجام آندوسکوپی معده ( گاستروسکوپی ) است که در آن از یک لوله ظریف و قابل انعطاف با دوربین و چراغ انتهایی استفاده می شود. این روش به صورت سرپایی قابل انجام است و امروز با پیشرفت تکنولوژیک و آموزش های مناسب به پزشکان فوق تخصص گوارش امکان آسیب به بیمار وجود ندارد و اقدام کاملاً بی خطری به حساب می آید.
آمادگی قبل از آندوسکوپی معده
٭جهت پاک بودن سطح داخلی معده، حداقل از 6 ساعت قبل از آندوسکوپی از خوردن و آشامیدن خودداری نمایید.
٭ در صورتی که دارویی را به طور مداوم مصرف می کنید حتماً پزشک خود را در جریان بگذارید.
٭ در صورتی که بیماری قلبی – عروقی یا فشار خون بالا دارید با پزشک خود مشورت نمایید
٭ اگر قبلاً دچار شکستگی بینی شده اید یا پولیت بینی دارید، پزشک خود را مطلع نمایید.
بيمار عزيز:
به خاطر داشته باشيد كه روزانه هزاران نفر در كشورما تحت آندوسكوپي معده قرار مي گيرند. عبور آندوسكوپ از دهان و مري كوچكترين اختلال و وقفه اي در تنفس ايجاد نمي كند. لذا شب قبل از آندوسكوپي با آرامش كامل بخوابيد.
اقدامات لازم در هنگام انجام آندوسکوپی معده
دستیار پزشک ( پرستار ) شما را برای انجام آندوسکوپی آماده می کند. اگر دندان مصنوعی یا لنز چشمی دارید آن را خارج نمایید. به کمک پرستار به پهلوی چپ روی تخت آندوسکوپی دراز بکشید. در این مرحله به کمک مواد بی حس کننده موضعی ( اسپری یا ژل گزیلوکائین ) حلق و زبان بی حس شده و در این ناحیه احساس سنگینی می نمایید. سپس با قرار دادن وسیله ای در بین دندان ها ( برای محافظت دستگاه آندوسکوپ ازگازگرفتگی ) از سوراخ وسط آن لوله آندوسکوپ وارد دهان، حلق و مری می شود. شما می توانید در هنگام ورود دستگاه به حلق با بلع مکرر به عبور دستگاه کمک نمایید. سپس با تنفس عمیق آرامش مناسبی برای ادامه آندوسکوپی در شما ایجاد خواهد شد. به کمک این روش پیشرفته علاوه بر تشخیص دقیق ضایعات مری، معده و اثنی عشر بر اساس نمونه گیری بافتی و بررسی میکروسکوپی آن گاهی می توان اقدام درمانی نیز انجام داد (مثل متوقف نمودن خونریزیهای گوارشی، در آوردن اجسام خارجی که وارد لوله گوارش می شوند، خارج کردن پولیپ و ...
نمونه گیری حین آندوسکوپی برای هر گونه بررسی بافتی انجام می گیرد و نمونه گیری فقط برای بررسی سرطان نیست. در عین حال نمونه گیری بدون درد، عارضه و خطری است. به هر حال با نمونه گیری از ضایعه مشکوک به سرطان و بررسی میکروسکوپیک آن توسط پاتولوژیست تشخیص قطعی بیماری داده می شود.
مراقبت های پس از آندوسکوپی معده
*به دلیل بی حسی موضعی حلق و خطر بلع مواد به داخل ریه، حداقل تا 2 ساعت پس از آندوسکوپی از خوردن و آشامیدن پرهیز نمایید.
*در صورتی که به شما آرام بخش تزریق شده باشد تا 2 ساعت استراحت نموده و تا 12 ساعت از رانندگی خودداری نمایید.
برای تشخیص عفونت هلیکوباکترپیلوری در معده به طور کلی از دو دسته شیوه تشخیصی استفاده می شود:
1-روش های تشخیصی هلیکوباکترپیلوری که به انجام آندوسکوپی و نمونه برداری از معده نیازمند است:
الف) آزمون تشخیص فوری: آزمونی است که به فوریت و با فاصله زمانی اندک پس از انجام آندوسکوپی قابل ارزیابی است. در این روش نمونه بافتی معده در داخل محلول یا ژل اوره قرار می گیرد. در صورتی که میکروب در نمونه مورد نظر باشد با کمک آنزیم خاصی که دارد ( اوره آز )، محلول ( یا ژل ) اوره را تجزیه کرده و حاصل این تجزیه منجر به تغییر رنگ محلول یا ژل می شود و به عنوان اوره آژ مثبت تلقی می گردد. مزیت این روش جواب سریع و کم هزینه بودن آن است اما در مواردی که میکروب در معده حضور دارد ولی فعالیت آنزیمی آن ضعیف شده باشد این آزمون به صورت کاذب منفی می شود. لذا برای پی گیری پس از درمان مفید نیست.
ب) بررسی نمونه زیر میکروسکوپ توسط پاتولوژیست ( بررسی هیستولوژیک ):
در این روش نیز نمونه گرفته شده از معده در محلول ثابت کننده بافتی وارد شده و به آزمایشگاه تشخیصی پاتولوژی ارسال می گردد تا توسط پزشک متخصص پاتولوژی رنگ آمیزی و بررسی شود. در این روش دیگر فعالیت آنزیمی دخالتی ندارد بلکه در صورت حضور میکروب، قابل رویت خواهد بود. از این روش معمولاً برای ارزیابی حضور میکروب پس از درمان دارویی استفاده می شود .
ج) کشت بافتی برای بررسی حضور میکروب در معده: در این روش نمونه گرفته شده داخل محیط کشت میکروبی قرار گرفته و در فضای مناسب گذاشته می شود. در صورت حضور میکروب، رشد آن توسط متخصص مربوط قابل رویت خواهد بود.
2-روشهای تشخیص هلیکوباکترپیلوری که برای انجام آنها به آندوسکوپی و نمونه برداری از معده نیاز نیست
الف) آزمون خونی: در این روش آنتی بادی یا پادتنی که توسط سیستم دفاعی بدن بر علیه میکروب ساخته شده شناسایی می شود. ( تست سرولوژی ) در حقیقت با این آزمون رد پای میکروب بررسی می شود. بدین معنی که ممکن است میکروب از بین رفته باشد اما رد پای آن باقی بماند ( حتی تا سال ها بعد ) لذا برای تشخیص عفونت فعال و یا پی گیری ریشه کنی پس از درمان قابل استفاده نیست.
ب) آزمون تنفسی: در این روش محلول اوره نشاندار شده با کربن 13 یا 14 به بیمار خورانده می شود ( محلول بی رنگ، شفاف و بدون مزه خاص ) در صورتی که معده بیمار حاوی میکروب هلیکوباکترپیلوری باشد، آنزیم اوره آز موجود در میکروب اوره خورده شده را به آمونیاک و گاز دی اکسیدکربن تجزیه می نماید و گاز دی اکسیدکربن تولید شده پس از جذب و ورود به خون از طریق تنفس دفع می شود. حدود 20 تا 30 دقیقه پس از خوردن محلول اوره، بیمار داخل محلول دیگری که قادر به احتباس گاز دی اکسیدکربن است، تنفس می نماید سپس توسط دستگاه شمارش گر کربن نشاندار میزان کربن موجود در تنفس که در حقیقت نمایانگر میزان فعالیت اوره آز میکروب و تراکم میکروب در معده است، سنجیده می شود.
این روش یک آزمون دقیق و قابل اعتماد برای ارزیابی وضعیت آلودگی معده به میکروب هلیکوباکترپیلوری است و از آن به عنوان یک آزمایش مناسب برای بررسی ریشه کنی میکروب از معده 6 تا 8 هفته پس از درمان دارویی استفاده می کنند.
برای انجام آزمون تنفسی با اوره نشاندار رعایت موارد زیر ضروری است:
1- صبح روز انجام آن باید ناشتا باشید و دندان های خود را با مسواک کاملاً تمیز نمایید.
2- از 7 تا 14 روز قبل از انجام آزمون فوق از مصرف داروهایی که ترشح اسید معده را مهار می کند ( مثل رانیتیدین، سایمتیدین، فاموتیدین و اومپرازول ) و داروهای آنتی بیوتیکی خودداری شود.
انجام آزمون تنفسی با کربن 14 در خانم های باردار ممنوع است. ( آزمون تنفسی با کربن 13 که در ایران هم قابل انجام است این محدودیت را ندارد. )
ج) بررسی ژن های موجود در مدفوع: در این روش از تکنیک های خاص، پیچیده و پر هزینه ای استفاده می شود که به دلیل هزینه بالا و در دسترس نبودن آن در حال حاضر آزمایش مناسبی نیست ( اگر چه دقت تشخیصی بالایی دارد ).
اگر عامل ايجاد زخم گوارشي ميكروب است پس مي تواند از طريق اندوسكوپي نيز به فرد فاقد ميكروب زخم انتقال پيدا كند . نظر شما چيست؟
در صورت رعايت استانداردهاي لازم به هنگام انجام آندوسكوپي و شست و شوي مناسب و ضد عفوني دستگاه با مواد ضد عفوني كننده ي استاندارد احتمال انتقال ميكروب وجود ندا رد.
درمان دارویی زخم گوارشی
طبق آمار موجود حدود 50 درصد زخم های گوارشی بدون مصرف دارو و پس از طی یک دوره زمانی ( چند هفته تا چند ماه ) بهبود می یابد اما زخم گوارشی را از قدیم با خاصیت سرکشی و فروکشی و عود کننده آن می شناسند و آن چه که سبب بیشترین ناراحتی برای مبتلایان به این بیماری می شود همین عودها مکرر بوده است و در حقیقت به عنوان یک بیماری علاج ناپذیر شناخته می شده است.
اهداف درمان:
اهداف درمان در مبتلایان به زخم گوارشی تابع اصول زیر است:
1- تسریع در تسکین درد
2- تسریع در بهبود زخم
3- جلوگیری از عود
4- جلوگیری از عوارض
تسریع در تسکین درد
درد به عنوان یک علامت هشدار دهنده است که در هرارگانی که پدید آید باید به دنبال علت درد بود تا علت اصلی را درمان نمود ولی اغلب اوقات درمان علت اصلی به سرعت نمی تواند سبب تسکین علایم و درد شود، لذا باید از روش های استفاده نمود که بتوان قبل از نتیجه گرفتن از درمان علت اصلی، علایم آزار دهنده را تسکین داد. در زخم گوارشی نیز برای تسکین درد از داروهای زیر استفاده می شود:
*داروهای خنثی کننده اسید: مثل شربت آنتی اسید ( به عنوان شربت معده شناخته شده است ) بلافاصله پس از مصرف، این داروها درد و سوزش تسکین می یابد اما چون مدت اثر آن کوتاه است بایستی به فاصله هر 3 ساعت مصرف شود تا با خنثی کردن مداوم اسید بتواند تاثیر مناسب و ماندگار بر جا گذارد. این دارو، به صورت قرص جویدنی نیز تجویز می شود. مصرف زیاد این داروها می تواند سبب اسهال، یبوست، نفخ شکم و یا مسمومیت با املاح موجود در آن شود.
*داروهای مهار کننده عصبی: (آنتی کولینرژیک ها مثل کلینیدیوم C، پروبانتلین، هیوسین و ...) این داروها ترشح واسطه های شیمیایی از انتهای اعصاب دستگاه گوارش را مهار می کنند، نقش واسطه های شیمیایی فوق تحریک ترشح اسید و افزایش حرکات دستگاه گوارش است.در حقیقت با کمک این داروها ترشح اسید معده به طور غیر مستقیم کم شده وحرکات ابتدا دستگاه گوارش نیز کاهش می یابد. این داروها نیم ساعت قبل از غذا خوردن تجویز می شود و تجویز آنها به افراد مسن توصیه نمی شود.
*داروهایی که به عنوان پانسمان کننده معده استفاده می شوند: این داروها با ایجاد یک لایه ضخیم روی مخاط معده را پوشانده و مانع نفوذ اسید به بستر زخم می شود. برخی از این ترکیبات با اتصال به بستر زخم سبب تحریک روند ترمیم نیز می شوند. از جمله این داروها، سوکرالفات، بیسموت(1)، عصاره شیرین بیان و ... است. این داروها نیز باری آن که اثر ماندگار داشته باشند باید چندین بار در طول شبانه روز استفاده شوند لذا آثار سوء و عوارض داروها بروز می کند، به عنوان مثال عصاره شیرین بیان به عنوان یک داروی گیاهی ( کاربنوکسولون ) گر چه علاوه بر خاصیت پانسمان کننده سبب تسریع در التیام، افزایش تولید موکوس و طولانی کردن عمر سلول های معده شده و بر میزان دفاع مخاطی معده می افزاید اما مصرف مداوم و طولانی آن می تواند سبب احتباس آب و املاح شده و اثرات سوء به جا بگذارد.
تسریع در بهبود زخم
*داروهایی که ترشح اسید معده را مهار می کنند می توانند سبب بهبود زخم شوند و هر چه قدرت دارو در مهار ترشح اسید بیشتر باشد بهبودی سریع تر رخ می دهد. از جمله این داروها، مهار کننده های گیرنده هیستامین 2 است که به صورت غیر مستقیم ترشح اسید را کم می کند. مثل ( سایمتیدین، رانیتیدین، فاموتیدین، نیزاتیدین و ... )
تجویز این داروها پس از یک هفته 60 تا 70 درصد ترشح اسید معده را کاهش می دهد. داروی دیگری که امروزه برای کاهش ترشح اسید استفاده می شود ترکیبات اومپرازول است که قدرت بالای در مهار ترشح اسید داشته و پس از یک هفته 90 درصد از ترشح اسید معده را کاهش می دهد.
( 4تا 8 هفته پس ازتجویز این داروها زخم گوارشی به طورکامل بهبود می یابد. اما پس از قطع این داروها، امکان عود خم وجود دارد)
آیا داروهای گیاهی مثل شیرین بیان در بهبود زخم اثنی عشر موثر هستند ؟
به طور کلی داروهای گوناگونی در درمان سوء هاضمه به کار می روند و می توانند در تسکین برخی علایم بیماری های گوارشی موثر باشند، اما با توجه به علم امروز آن چه در درمان زخم گوارشی اهمیت دارد، ریشه کن کردن میکروب هلیکوباکترپیلوری است . شیرین بیان نیز در طب قدیم به عنوان داروی موثر در درمان زخم گوارشی معرفی شده است. کار اصلی آن ایجاد یک لایه محافظ و تقویت لایه مخاطی معده است تا مانع نفوذ اسید به لایه های زیرین معده شود. برای تاثیر مناسب و پایدار لازم است دارو به طور مرتب و چندین بار در رز مصرف شود که می تواند سبب بروز عوارض دارویی شود. از جمله این عوارض احتباس آب و املاح در بدن است که به خصوص در مبتلایان به امراض قلبی، ریوی و کلیوی مشکل ساز خواهد بود. علاوه بر این، تاثیر شیرین بیان در از بین بردن میکروب هلیکوباکترپیلوری به عنوان عامل اصلی زخم گوارشی به اثبات نرسیده است.
آیا استراحت در تسریع بهبود زخم گوارشی موثر است ؟
طبق مطالعات انجام شده می توان گفت که استرس در عود زخم گوارشی موثر است و استراحت و آرامش عصبی نیز می تواند التیام زخم را تسریع نماید.
جلوگیری از عود زخم گوارشی
یکی از مشکلات عمده و آزار دهنده زخم گوارشی، عود آن است. گاهی علی رغم استفاده از داروهای فوق باز هم عود زخم و عوارض آن مثل خونریزی، سوراخ شدن زخم و یا تنگی در محل زخم پدید می آمد که منجر به عمل جراحی می شد.
بعد از کشف میکروب هلیکوباکترپیلوری به عنوان عامل اصلی زخم گوارشی، انقلابی در درمان زخم معده و اثنی عشر به وجود آمد تا قبل از کشف این میکروب، درمان زخم گوارشی همانند مرض قند و فشار خون، مهار علایم بیماری بود و درمان قطعی نداشت. اما امروزه با توجه به قطعی شدن نقش این میکروب در بروز زخم گوارشی، ریشه کن کردن آن به عنوان رکن اصلی و اساسی درمان محسوب می شود. با ریشه کن کردن میکروب بهبود زخم تسریع یافته و مهمتر این که از عود زخم جلوگیری می شود. لذا پایه اصلی زخم گوارشی، ریشه کن کردن میکروب هلیکوباکترپیلوری از معده است.
در سال 1994 سازمان بهداشت جهاني توصيه كرد تا تمام مبتلايان به زخم معده يا اثني عشر بايد تحت درمان ضد ميكروب هليكوباكتر پيلوري قرارگيرند ودرمانهاي قديم منسوخ است.
داروهایی که در کشور ما به عنوان آنتی بیوتیک موثر در درمان هلیکوباکترپیلوری استفاده می شوند عبارتند از: آموکسی سیلین، مترونیداازول، فورازولیدون، تتراسیکلین، اریتیومایسین، سیپروفلوکساسین و ... و داروهای نایاب تر مثل کلاریترومایسین یا تیندازول.
آيا هيچ داروي گياهي كه بتواند عفونت هليكوباكتر پيلوري را از بين ببرد شناخته شده است ؟
اثرات ضد ميكروبي برخي تركيبات گياهي مثل سير، پياز و يا آويشن شناخته شده است و در مورد اثرات اين تركيبات در برخي عفونت هاي خاص تحقيق و بررسي انجام شده و در مورد تاثير اين تركيبات در ريشه كن نمودن هليكوباكتر پيلوري هنوز بررسي و تحقيق در حال انجام است . شايد در آينده به عنوان بخشي از درمان زخم گوارشي و يا حداقل به عنوان داروي كمكي براي غلبه بر مقاومت ميكروب به داروهاي آنتي بيوتيكي معرفي شوند.
برای انتخاب یک رژیم دارویی موثر اطلاع از وضعیت اقلیمی، اقتصادی، اجتماعی بیمار ضروری است معمولاً یک یا دو نوع از آنتی بیوتیک های فوق به همراه یکی از داروهای موثر در تسریع بهبود زخم مثل رانیتیدین و یا اومپرازول و یکی از ترکیبات بیسموت مورد استفاده قرار می گیرند.
مدت تجویز آنتی بیوتیک ها معمولاً بین 7 تا 14 روز است در کشور ما درمان های کوتاه تر از ده روز موفقیت چندانی نداشته اند.
تجویز رژیم های درمانی با خصوصیات فوق در 60 تا 90 درصد موارد موفقیت آمیز است و قادر به از بین بردن میکروب می باشد.
گرچه درمان زخم اثني عشر با تجويز انحصاري آنتي بيوتيك ميسر است اما بهتر است براي بهبود سريعتر علايم از داروهاي مهاركننده ترشح اسيد نيز استفاده نمود.
بنابراین در مجموع می توان گفت که با انتخاب یک رژیم دارویی مناسب و با تجویز آن به مدت کافی می توان به جنگ هلیکوباکترپیلوری و زخم گوارشی رفت و 60 تا 90 درصد به موفقیت امیدوار بود اما موارد زیر می تواند سبب عدم موفقیت در درمان شود:
1- استعمال دخانیات و مصرف مشروبات الکلی
2- مصرف داروهای مسکن ضد التهابی غیر استروئیدی مثل آسپیرین، بروفن؛ ایندوستاسین، دیکلوفناک، پیروکسی کام، مفنامیک اسید و ...
3- مصرف نامنظم و نا مرتب داروهای آنتی بیوتیکی و یا قطع زود هنگام آنها.
4- مقاومت میکروب به داروهای آنتی بیوتیکی تجویز شده ( مثل مقاومت به مترونیدازول که در کشور های در حال توسعه و همین طور کشور ما وجود دارد ).(كتاب سوء هاضمه و زخمهاي گوارشي)
درمان جراحي
پروسيجرهاي جراحي معده: انديكاسيون ها.انواع مختلفي از جراحي هاي معده جهت كاهش دادن توانايي معده در ترشح اسيد ، برداشتن بدخيمي يا زخم مستعد به بدخيمي ، درمان يك اورژانس جراحي كه به عنوان عارضه زخم پپتيك ايجاد مي گردد. يا درمان بيماراني كه به مداخلات دارويي پاسخ نمي دهند انجام مي شود. بيشتر زخمهاي مزمن و عودكننده نهايتا باجراحي كنترل مي گردند. بسياري ازاين پروسيجرها مي توانند ازطريق لاپاراسكوپي يا با روشهاي جراحي باز انجام گيرند. انجام عمل جراحيبراي پيش گيري از عود زخم،به منظور كسب اهداف زير صورت مي گيرد:
تسهيل كردن رگورژيتسيون روده اي – معدي ، ترشحات مخاط صفرا و شيره پانكراس
كاهش دادن ظرفيت ترشحي معده ازطيق برداشتن سلولهاي جداري
برداشتن محرك هاي ترشح Hcl از طريق قطع عصب واگ
از بين بردن مكانيسم هورمون گاسترين از طريق آنتركتومي
انواع عمل جراحي
واگوتومي .به منظور از بين بردن تحريك وارده به سلولهاي معده كه باعث ترشح اسيد مي گردد انجام مي شود. سه نوع واگوتومي وجد دارد:
1- واگوتومي ترونكال( ساقه اي ): هر كدام از اعصاب واگ به طور كامل قطع مي گردد
2- واگوتومي سلكتيو( انتخابي): جراح جهت حفظ شاخه هاي عصبي روده اي و كبدي هعصاب را به تفكيك قطع مي كند.
3- واگوتومي پروكسيمال: قطع جزئي اعصاب صورت مي گيرد، اما فقط اعصاب توده سلولهاي جداري قطع مي گردد . عصب دهي آنتروم و دريچه پيلور حفظ مي شوند.
برش انتخابي فيبرهاي عصب واگ از بروز اسهال و تخليه ناقص كه بعد از واگوتومي ترونكال ايجاد مي گردد جلوگيري مي كند. اين عمل همچنين ضرورت آناستوموز درناژ براي جبران استاز معدي ر برطرف مي سازد. واگوتومي پروكسيمال ترشح اسيد را كاهش مي دهد و عملكرد آنتروم را حفظ مي كند.
واگوتومي همراه با پيلوروپلاستي. اين عمل شامل قطع اعصاب واگ راست و چپ و گشادكردن قسمت خروجي معده در ناحيه پيلور مي باشد. اين پروسيجر ازتنگي معدي جلوگيري كرده وتخليه را بهبودمي بخشد و از اين طريق از آروغ زدن ، كاهش وزن و احساس پري درمعده جلوگيري مي كند.
گاستروآنتركتومي : رگورژيتاسيون ،محتويات قليايي دوازدهه را امكان پذير مي سازد و به اين طريق اسيد معده را خنثي مي كند .يك منفذ درپايين معده ايجاد مي شود و به دريچه اي كه در ژئوژنوم شده است بخيه زده ميشود.
ازآنجايي كه اين خنثي سازي با مهار سازي ترشح گاسترين تداخل ميكند ممكن است يك افزايش ويژه درترشح اسيد ايجاد شود .اگر گاستروانترستومي محتويات معده را درناژكند ،فعاليت حركتي در ناحيه پيلور و دئودنال كاهش مي يابد.درناژ همچنين اسيد را از ناحيه زخم شده دور ميكند كه درمان و التيام را را تسريع بخشد.
گاستروانترستومي ظرفيت ترشحي توده سلول جداري را كاهش نمي دهد و مكانيسم گاسترين به عملكرد خود ادامه مي دهد.جهت كاهش تاثيرات عصب واگ بايستي گاسترو آنترستومي با واگوتومي همراه گردد .
انتركتومي : به منظور كم كركردن بخش هايي از عده كه اسيد ترشح مي كنند انجام ميگيرد. در اين پروسيجر كل آنتروم معده برداشته مي شود بنابراين سلولهايي كه گاسترين ترشح مي كنند از بدن خارج مي شوند. اين عمل از طريق خارج سازي منابع تحريك كننده ترشح اسيد، فاز معدي هضم را به تاخير انداخته يا از بين مي برد و واكنش مستقيم به پروتئين را كند مي كند. سپس جراح ، بخش باقيمانده معده را به دوازدهه وصل مي كند. آنتروكتومي غالبا با واگوتومي همراه مي شود . بنابراين فازهاي سفاليك وگاستريك (معدي)ترشحات معدي از بين مي روند و فعاليت حركتي لوله گوارش كاهش مي يابد . اين پروسيجر جراحي معمولا از عود مشكل جلوگيري كرده و احتمالا از عمل هاي وسيع تر بهتر است.
گاستركتومي ساب توتال . يك واژه ژنريك است كه در بر گيرنده برداشت جزئي و ناتمام باشد و مي تواند از طريق پروسيجر بيلروت I يا بيلروت II انجام مي گيرد. درپروسيجر بيلروت I ، جراح بخشي ازقسمت ديستال معده كه دربرگيرنده آنتروم مي باشد را بر مي دارد. باقي مانده معده به دوازدهه وصل ( اناستوموز) مي گردد.مناسب تر است اين پروسيجر مركب را گاسترودئودنوستومي بناميم .رزكسيون بيلوت II دربرگيرنده آناستوموز دوباره باقي مانده پروكسيمال معده به قسمت پروكسيمال ژئوژنوم مي باشد. ترشحات پانكراس و صفرا حتي بعد از گاستركتومي به داخل دوازدهه ترشح مي شوند.از آنجائي كه اين ترشحات براي گوارش ضروري مي باشند بايستي يك مسير براي ورود اين ترشحات به روده در نظر گرفته شود. جراح براي درمان زخم دوازدهه تكنيك بيلروت II ترجيح مي دهد زيرا عود زخم بعداز اين جراحي كمتر اتفاق مي افتد.
توتال گاستركتومي : برداشتن كامل معده، مداخله اصلي در مورد سرطان وسيع معده مي باشد . اين عمل شامل برداشتن معده همراه با آناستوموز مري به ژئوژنوم يعني يك ازوفاگوژئوژنوستومي مي باشد براي انجام توتال گاستركتومي ، ممكن است جراحاز طريق قفسه صدري وارد گردد. بنابراين بيمار با چست تيوب از اتاق عمل بر مي گردد. پروسيجرهاي جديد كه بازكردن قفسه صدري را حذف مي كنند در مرحله آزمايش وبه كارگيري مي باشد.
عوارض جراحي هاي معده :
زخم هاي حاشيه اي : يك زخم حاشيه اي مي تواند هرجا كه اسيدها با محل عمل درتماس قرار گيرند ، چه در محل آناستوموز باشد چه درژئوژنوم ، ايجادگردد . ايجاد زخم موجب اسكار وانسداد مي گردد. هموراژي پرفوراسيون هم مي توانند در محل جراحي اتفاق بيافتد.
هموراژي:شيوع هموراژي گزارش ده بعد از جراحي معده3-1 درصد مي باشد. خونريزي معمولا در اثر صدمه به طحال يا پارگي يك شريان ايجاد ميگردد. بعد از عمل بيمار را از نظر علائم خونريزي و هموراژي داخل صفاقي بررسي كنيد.
گاستريت ناشي از رفلاكس مواد قليايي:اين نوع گاستريت توسط محتويات دوازدهه ايجاد مي شود بعداز جراحي كه در آن دريچه پيلور باي پس يا برداشته مي شود ايجاد مي گرددو اين مشكل هم چنين بعد از پيلوروپلاستي و گاستروژئوژنوستومي رخ مي دهد. معمولا يك واگوتومي هم به همراه عمل انجام شده است كه تحرك معده را كاهش مي دهد و به محتيات دوازدهه اجازه مي دهد تا به داخل معده بازگردند.
اتساع حاد معده: بلافاصله بعد از عمل ، اتساع معده باعث ايجاد درد اپي گاستر ، تاكي كاردي وهايپوتانسيون مي گردد . بيمار ازاحساس پري معده ، سكسكه يا خفگي شكايت مي كند. اتساع معده بالافاصله بعداز گذاشتن NG يا تميز كردن NG مسدود شده برطرف مي گردد.
مشكلات تغذيه اي: كمبود ويتامين B12 و اسيد فوليك، اختلالات متابوليسم كلسيم و كاهش جذب كلسيم و ويتامين D وشكلات تغذيه اي شايع بعداز برداشتن معده مي باشند.اين مشكلات ازكمبود فاكتور داخلي و جذب ناكافي به علت ورود سريع غذا به دوازدهه ناشي مي شود. در رزكسيون معده به روش بيلروت II ، شيره پانكراس و ترشحات صفرا كاهش مي يابند، زيرامحرك طبيعي ترشح اين مواد كه عبور غذا از دوازدهه مي باشد از بين مي رود.
سندرم دامپينگ: اين مشكل كه بعد از خوردن غذا رخ مي دهد ، بعداز گاستروژژنوستومي به وجود مي آيد زيرا غذاي خورده شده بدون تركيب شدن مناسب و بدون پروسه هضم نرمال دوازدهه سريعا به داخل ژژنوم مي ريزد . اين مشكل معمولا در پي 12-6 ماه از بين مي رود. علائم اوليه كه 30-5 دقيقه بعدا زخوردن غذا بروز مي كند شامل اختلالات وازوموتور( موثر بر رگها) ، و رتيگو ( سرگيجه) ، تاكي كاردي ، سنكوپ، تعريق، رنگ پريدگي، تپش قلب ، اسهال و تهوع همراه باتمايل شديد به درازكشيدن مي باشد. همچنين ممكن است فشار خون و ضربان قلب بيمار نيز افزايش يا كاهش يابند. اين سندرم بعداز پروسيجر بيلروت II بيش ترين شيوع را دارد. علائم روده اي شامل پري اپي گاستر ، اتساع ، ناراحتي شكمي ، كرامپ شكمي ، تهوع و قاروقور شكمي ( صداي رامبل درروده) مي باشد. ممكن است بيمار تنسموس از زورزدن دردناك و غير موثر هنگام دفع را نيز تجربه كند. دردوجود ندارد.
علايم اوليه احتمالا بر اثر حركت سريع مايعات خارج سلولي به داخل معده كه جهت تغيير دادن بلوس هايپرتونيك كه به سرعت وارد روده مي شود به صورت تركيب ايزوتونيك ايجاد مي گردند. اين جابه جايي سريع مايعات حجم خون در گردش را كاهش مي دهد.، از ورودغذاهاي داراي كربوهيدرات بالا به داخل ژئوژنوم ، افزايش درسطح گلوكز خون و سطوح بالاي انسولين ناشي مي شود. درمان وكنترل شامل كاهش دادن ميزان غذاي خورده شده درهر وعده و مصرف يك رژيم غذايي پر پروتئين _ كم چربي ب قندكم و خشك مي باشد ، اجتناب از خوردن غذا در پوزيشن درازكش يا نيمه دراز كش، درازكشيدن بعد از صرف غذا ، افزايش دادن چربي درغذا و مصرف مايعات يك ساعت قبل از غذا ، همراه با غذا يا 2 ساعت بعداز غذا ضروري است . چون موجب تاخير درتخليه معده مي شود. همچنين ممكن است جهت به تاخيرانداختن تخليه معدي داروهاي آرام بخش يا آنتي اسپاسموديك به بيمار داده شود . وقتي علايم مداوم بوده و ادامه پيداكند ، مداخله جراحي مي تواند شامل كاستن اندازه گاستروانتروستومي از طريق واردكردن يك تكه كوتاه از ژئوژنوم بين كيسه دوازدهه اي و معده باشد.
فيستول گاستروژئوژنوكوليك:اين عارضه بعداز عمل به دنبال PUD عود كننده ايجاد مي گردد. فيستول از سوراخ شدگي يك زخم عودكننده در محل آناستوموز معده به ژژنوم ناشي مي گردد. پرفوراسيون ، بين زخم وروده مجاور يك فيستول ايجاد مي كند . علائم متغيير هستند و شامل استفراغ مدفوعي ، اسهال ، كاهش وزن و بي اشتهايي مي باشند. علايم دراثر رشد زياد باكتري درروده كوچك ايجاد مي گردند.
انسداد پيلور:اين نوع انسداد با استفراغ مشخص مي شود و در پيلور شكل گرفته و در اثر ايجاد اسكار ،ادم ، التهاب يا تركيبي از اين وضعيت ها ايجاد مي گردد. وقتي كه استفراغ ادامه پيدا مي كند، احتمال وقوع آلكالوز وجوددارد زير ا مقادير زياد شيره اسيدي معده استفراغ مي شود . بيماري كه استفراغ مداوم دارد معمولا جهت دريافت مايعات داخل وريدي كه الكتروليت هم به آنها اضافه شده است بستري مي گردد. انسداد پيلوري – دوازدهه ( پيلورو دئودنال ) مي تواند باعث ايجاد اتساع معدي ، گاستريت واستاز معدي گردد. اين مكانيسم ها علايمي را ايجادمي كنندكه به تدريج تخليه معدي را مشكل تر مي كنند . بيمار را از نظر احساس پري ، اتساع يا تهوع بعداز صرف غذا همراه با كاهش وزن و اشتها بررسي كنيد .
درمان و كنترل انسداد برروي جايگزيني مايع و الكتروليت ها و از بين بردن فشار معده متسع شده تمركز مي كند و در صورت نياز مداخله جراحي انجام مي گيرد.
مراقبت پرستاري از بيماري كه تحت عمل جراحي قرار گيرد:
بيمار را حمايت و تقويت كنيد:مداخله جراحي براي وضعيت معدي و دوازدهه اي ممكن است يك پروسيجر از قبل برنامه ريزي شده يك وضعيت اورژانسي باشد . وقتي كه جراحي اورژانسي نياز است( مثلا درمورد انسداد حاد، پرفوراسيون يا هموراژي) بيمار بسيار بد حال است و معمولامي ترسد آرامش و مراقبت موثرو علمي براي بيمار فراهم آوريد و كاري كه انجام مي شود را براي بيمار توضيح دهيد به رفتار غير كلامي بيمار توجه كرده و به آن پاسخ دهيد. به بستگان نزديك بيمار كمك كنيد تا او را حمايت عاطفي و احساسي كنند . وقتي كه بيمار مشكوك به داشتن سرطان است ممكن است بخواهد در باره ترس ها و نگراني هايش صحبت كند. به دقت به حرف هاي بيمار گوش دهيد. به اشاراتش واكنش نشان دهيد و حمايت و درك خود را به اونشان دهيد ممكن است بيماربخواهدقبل از عمل جراحي به مسائل شخصي اش رسيدگي كند(مثل مرور وصيت نامه ، ديدن يك فرد روحاني)
آموزش هاي لازم را براي بيمار فراهم آوريد:آموزش قبل از عمل بايد در بر گيرنده توضيح و تفسير جراحي باشد . براي بيمار توضيح دهيد كه او يك NG تيوب يا يك تيوب گاسترستومي همراه با ساكشن خواهد داشت تا زماني كه جراحي التيام پيدا كند يك رگ براي انفوزيون مايعات از دست يا بازوي بيمار گرفته مي شود . اهميت انجام تنفس عميق يا استفاده از يك اسپيرومتر تشويقي يا هردو را به طور كلي براي بيمار توضيح دهيد. به بيماران هشدار دهيدكه برش وسيع ناحيه شكم ، تنفس عميق را مشكل مي كند اين برش خطر عوارض تنفسي را افزايش مي دهد.
مراقبت هاي بعد از عمل :
بررسي و تشخيص :بيماراني كه به خاطرزخم پپتيك تحت درمان جراحي قرار گرفته اتند را همانند بيماراني كه به صورت طبي درمان شده اند ببرسي كنيد.به علاوه بررسي هاي قبل و بعد عمل راانجام دهيد.
تشخيص ،برايند مورد انتظار،مداخلات
تشخيص:خطر صدمه:بعد از جراحي ،ييمارمستعد ابتلا به عوارض بعد از عمل است .تشخي پرستاري خطر بروز صدمه ميباشد.عوارض بعد عمل (فوري وتاخيري) به خون ريزي ،اتساع و اتلكتازي مربوط مي گردند.
برايند مورد انتظار: بيمار از صدمه ي وابسته به عوارض بعد از عمل رنج نمي برد كه اين موضوع به وسيله ي كاهش يافتن مواد درناژ شده خون الود است از NGتيوب ،فقدان اتساع شكم، صداي طبيعي تنفسي مشخص مي گردد.
مداخلات: مراقبت پرستاري بعد از جراحي معده مشابه مراقبت هاي بعد از عمل براي همه ي بيماراني كه از جراحي بزرگ شكمي بهبود ميابند مي باشد.
لوله يNG بيمار را در حالت مطلوب و كارا حفظ كنيد. علاوه بر مراقبت هاي عمومي بعد از عمل، اعمال زير را اجرا كنيد:
درناژ مواد از طريق لوله ي NGرا بررسي كرده و ان را ثبت كنيد.
لوله ي NG از طريق شست و شو دادن با سالين طبق دستور باز نگه داريد
اطمينان حاصل كنيد كه لوله ي NG به ساكشن متصل است و ان را طبق دستور بر روي ساكشن آهسته قرار دهيد.
محل عمل را از نظر درناژ بيش از حد بررسي كنيد.ميزان زياد مايع در قسمت باقي مانده از معده مي تواند باعث افزايش فشار و صدمه گردد.
رنگ و محتويات مواد درناژ شده از محل عمل را بررسي كنيد و خون ريزي يا هموراژي را گزارش كرده يا ثبت كنيد.بعد از عمل جراحي جهت پيش گيري از ايجاد رتانسيون ترشحات معده بيمار يك لوله ي NG يا لوله ي گاستروستومي دارد. به دقت بيمار را از نظر اتساع شكمي بررسي كنيد.بعد از عمل جراحي لوله ي گاستروستومي را دوباره جايگذاري نكنيد زيرا ممكن است مستقيما بر روي خط بخيه قرار بگيرد . تيوب را به آرامي و فقط با سالين شستشو بدهيد البته به شرط اينكه پزشك دستور داده باشد . ممكن است رنگ مواد درناژ شده از لوله در طي ساعات اوليه بعد از جراحي قرمز روشن باشد اما اين رنگ بايد بعد از 24 ساعت قرمز تيره شود . مواد درناژ شده تا چند روز بعد از جراحي ظاهري شبه دانه هاي قهوه دارند .
بيمار را از نظرعوارض مانيتور كنيد . عوارض فوري بعد از عمل جراحي معده شامل : هموراژي ، اتساع معده ، انسداد و پارگي خط بخيه مي باشد . بيمار را از نظر عوارض عمومي جراحي مثل شوك ، هموراژي ، مشكلات تنفسي ، ترومبوز ، عفونت ، بيرون زدگي احشاء و ايلئوس فلجي را بررسي كنيد . اگر لوله ي گاستروستومي باز باشد تهوع و استفراغ اتفاق نمي افتد . با دقت جذب ( دهاني و داخل وريدي ) و دفع مايعات ( ادرار ، ساكشن و درناژ زخم ) را كنترل و ثبت كنيد .
راحتي بيمار را ارتقاء دهيد : راحتي بيمار را با تجويز آزاد داروهاي ضد درد حفظ كنيد . اين كار به بيمار كمك مي كند تا در طي انجام تنفس عميق و سرفه بهتر همكاري كند . تا زماني كه ادم و تورم به حدي كاهش يابد كه به مايعات اجازه دهد از محل جراحي عبور كند ( اين موضوع به صورت يك كاهش در برون ده تيوب معدي و بازگشت صداهاي وريدي به چشم مي خورد . ) به بيمار از طريق انفوزيون مايع داخل وريدي بدهيد .
تشخيص : تغذيه ي نامتعادل : كمتر از نياز بدن .
بعد از جراحي ، بيمار در معرض خطر تغذيه ي نامتعادل قرار دارد تغذيه كمتر از نيازهاي بدن به كاهش جذب مواد مغذي كه ناشي از سندرم دامپينگ است مرتبط مي باشد .
برايند مورد انتظار : بيمار تغذيه ي كافي و مناسب دارد كه اين موضوع از طريق حفظ وزن و فقدان شاهدي مبني بر وجود سندرم دامپينگ مشخص مي شود.
مداخلات : وقتي كه تندرستي حاصل شد لوله ي گاستروستومي را كلمپ كنيد و تغذيه ي دهاني را با دادن آب خالص به بيمار ( معمولا 30 ميلي ليتر در هر نوبت ) شروع كنيد . يك ساعت بعد تيوب را آسپيره كنيد تا مشخص شود كه آيا مايع در معده احتباس پيدا كرده يا نه . وقتي كه عملكرد معده بازگشت ( صداهاي روده اي و خروج گاز) و بيمار آب خالص را تحمل كرد . معمولا لوله ي NG بيرون آورده مي شود و رژيم غذايي به سمت غذاهاي نرم پيش مي رود . نهايتا يك رژيم غذايي معمولي حاوي 5 يا 6 وعده ي غذايي كم حجم در روز به بيمار داده شود و رژيم غذايي نبايد خيلي سريع پيش برود . در ابتدا اگر بيمار غذاي زيادي مصرف كند احساس ناراحتي خواهد كرد .
ارزيابي :
بعد از عمل بعضي از بيماران نياز به كمك جهت كاهش دادن تعداد استرسورها در زندگي دارند . استراتژي هاي تغيير دادن شيوه ي زندگي مي تواند يك بخش مهم از طرح توانبخشي و بهبودي بيمار باشند . بيماران بايد بدانند كه نقاهت بعد از عمل جراحي معده مي باشد . ممكن است سه ماه طول بكشد تا بيماران بتوانند يك وعده ي غذايي نرمال در روز بخورند تا خود را با تغييرات آناتوميكي ايجاد شده سازگار كنند . وقتي كه عوارض مثل سندرم دامپينگ رخ مي دهد بيماران ممكن است نااميد شوند . بسياري از بيماران انتظار يك بهبودي سريع را دارند و ممكن است موقعي كه عوارض ايجاد مي گردند آمادگي نداشته باشند . اكثر بيماران مي توانند كنترل علائم را بياموزند و يك زندگي نسبتا نرمال را شروع كنند .(بلك و هوكس 2005)
تغذيه در بيماران مبتلا به زخم گوارشي
در بين مردم مرسوم شده كه اگر كسي مبتلا به زخم گوارشي شد از بسياري از مواد غذايي بايد پرهيز كند و ليست طولاني از مواد غذايي ممنوعه در اختيار وي گذاشته مي شود . درحقيقت غذاي غالب بيمار گوشت آبپز فاقد هرگونه مزه و چاشني است كه تحمل مصرف طولاني آن توسط بيمار نيز بسيار مشكل است اساس اين رژيم نيز بر پايه اين تصور بود كه چون سبزي ، ميوه ، ترشيجات ، فلفل ، نوشابه گازدار ، ادويجات ، سرخ كردني ها، حبوبات ونان سبب تشديدعلائم مي شوند، مي توانند سبب ايجاد زخم يا عوارض شده و يا مانع بهبود آن شوند. اما امروزه بررسي هاي علمي ثابت كرده است كه هيچ يك از اغذيه فوق در ايجاد زخم يا عوارض آن نقش نداشته و ماتع ترميم زخم نمي شوند. لذا بيماران مبتلا به زخم گوارشي نبايد از مصرف غذاهاي فوق بترسند. از طرف ديگر اغذيهفوق به دليل افزايش حجم معده و يا تحريك حركات آن مي تواند سبب تشديد علائم و عدم تحمل بيمار نسبت به غذا خوردن و حتي داروهاي تجويزي شود لذا علي رغم اينكه خوردن اين نوع غذا ها ممنوعيتي ندارد اما توصيه مي شود از مصرف غذاهاي آزاردهنده خودداري شود به طور مثال : اگر فردي مبتلا به زخم گوارشي است و با مصرف سبزي و ميوه احساس ناراحتي نمي كند لزومي ندارد كه از مصرف سبزيجات و ميوه جات كه يكي از مفيد ترين مواد غذايي براي سلامت دستگاه گوارش و كل بدن هستند محروم بماند . ( گاهي مي توان از يك نوع سبزي يا ميوه خاصي كه سبب ناراحتي مي شود پرهيز نمود) البته برخي مواد بهتخريب بافت پوششي دستگاه گوارش و ايجاد زخم گوارشي يا عوارض آن كمك مي كنند مثل مشروبات الكلي ، دخانيات وداروهاي مسكن ضد التهابي كه بايد از آنها پرهيز نمود
مصرف شير و زخم گوارشي : در مورد مصرف مداوم شير نظرات مختلفي وجود دارد . برخي اعتقاد دارند كه كلسيم موجود در شير مي تواند اسيد معد ه را افزايش دهد و برخي ديگر معتقدند كه مواد خاصي كه در شير وجود دارد ((پروستاگلاندين ها) مي تواند سبب تسريع در بهبود زخم شود. در مجموع توصي مي شود ضمن پرهيز از زياده روي ، روزانه از مقدار متوسط شير استفاده شود.(آنچه بايد ازسوء هاضمه بدانيم)
عوارض بيماري PUD
از بروز عوارض جلوگيري كنيد و آنها را درمان كنيد .
هموراژي ، پرفوراسيون و انسداد عوارض عمده ا ي هستند كه بعد از ابتلا به PUD ايجاد مي گردند.
خونريزي:
خونريزي از نظر شدت ازحداقل خونريزي كه با وجود خون مخفي در مدفوع(ملنا) مشخص مي شود تا خونريزي وسيع كه با استفراغ حاوي خون قرمز روشن (هماتمز) شناسايي مي گردد. علائم معمول خونريزي گوارشي استفراغ مواد قهوه اي خاك مانند يا دفع مدفوع قيري رنگ مي باشد، هضم خون توسط اسيد در معده باعث ايجاد استفراغ تيره دانه دار مي گردد، در حاليكه هضم خون در دوازدهه يا پايين تر مي تواند باعث ايجاد مدفوع سياه شود. هموراژي بيشتر در زخمهاي معده به ويژه درافراد مسن تر اتفاق مي افتد هرچندشروع خونريزي مي تواند به ضعف و خستگي ، تنش عصبي ، عفونت مجاري تنفسي فوقاني ، بي توجهي به رژيم غذايي، الكليسم و يا داروهاي محرك مربوط باشد . اما ممكن است هيچ عامل تسريع كننده شناخته شده اي وجودنداشته باشد. علائم به شدت هموراژي بستگي دارد. درخونريزي ملايم و خفيف (<50Ml) ، ممكن است بيمار فقط ضعف و تعريق خفيف را تجربه كند. از دست دادن شديدخون به ميزان بيش از 1 ليتر در 24 ساعت مي تواند علائم شوك را ايجاد كند.
پرفوراسيون:
پرفوراسيون معمولا يك اورژانس جراحي است . وقتي زخم پاره مي شود محتويات معدي –دوازدهه اي ازطريق ديواره قدامي معده خارج و واردحفده پريتوئن مي شوند و باعث بروز پريتونيت شيميايي، سپتي سمي باكتريايي و شوك هايپوولوميك مي گردد. حركات موجي لوله گوارش ( پريستالتيس) كاهش يافته و ايلئوس فلج ايجاد مي گردد. پرفوراسيون خلفي زياد واضح و مشخص نيست و اغلب باعث ايجاد پانكراتيت مي شود.زيرا پانكراس سوراخ را مسدود مي كند.
انسداد:
بيماري اولسر مقاوم و پايا باعث ايجاد اسكارمي گردد چون مراحل زخم شدن و بهبوديافتن آن تكرار مي گردند ايجادمكرر اسكار در پيلور باعث انسدادپيلوري مي گرددكه غالبا با درد شبانه يعني زماني كه معده نمي تواندبا حركات پريستالتيس خودرا تخليه كند مشخص مي شود. انسداد پيلور مي تواند به بروز استفراغ نيز منجر گردد. معمولا جراحي( پيلوروپلاستي) براي رفع مشكل نياز مي گردد.(بلك وهوكس2005)
بيمار عزيز: اگر مبتلا به زخم گوارشي هستيد، اين نكات را به خاطر بسپاريد:
*زخم معده و اثنی عشر در نتیجه عفونت هلیکوباکترپیلوری و تاثیر مستقیم اسید و پپسین روی مخاط معده و اثنی عشر ایجاد می شود.
*تشخیص عفونت هلیکوباکترپیلوری با آندوسکوپی و نمونه برداری از معده، آزمون تنفسی و یا آزمون خونی داده می شود.
*عدم درمان صحیح علاوه بر اینکه سبب بروز ناراحتی و علایم عود کننده می شود ممکن است منجر به عوارض شود که به رسیدگی فوری و اورژانس نیاز داشته و تنها راه علاج آن جراحی باشد.
*درمان ناقص، میکروب را به درمان مقاوم می کند و درمان صحیح بعدی را با مشکل روبه رو می سازد. لذا در مصرف دارو در وقت مقرر و به میزان توصیه شده، دقت نمایید.
*عوارض زیر در برخی از افراد که داروهای آنتی بیوتیکی زیر را مصرف می کنند ممکن است پدید آید که نباید سبب نگرانی و یا قطع مصرف داروها شود:
♦ خونریزی از زخم گوارشی سبب سیاه شدن رنگ مدفوع می شود اما ترکیبات بیسموت نیز رنگ مدفوع را سیاه می کنند و این سیاهی دال بر خون ریزی نیست.
مصرف مترونیدازول می تواند سبب تغییر رنگ و مزه دهان، خشکی دهان، سرگیجه و تهوع شود.
♦مصرف آموکسی سیلین در برخی افراد می تواند سبب اسهال شود. در صورت تداوم یا شدت یافتن علایم با پزشک خود مشورت کنید.
♦بیاد داشته باشید که در صورت استفاده از کپسول تتراسیکلین، آن را با مقادیر زیاد آب میل نموده و حداقل تا 2 ساعت پس از مصرف دارو از دراز کشیدن و خوابیدن اجتناب کنید (این دارو در صورتی که در مری بماند می تواند زخم مری ایجاد کند).
♦فورازولیدون سبب زرد شدن رنگ ادرار می شود.
- برای جلوگیری از مقاومت به درمان و بروز عوارض، از استعمال دخانیات، مصرف مشروبات الکلی و مصرف داروهای مسکن ضد التهابی مثل آسپیرین، بروفن، ایندومتاسین، ... پرهیز نمایید.
- مصرف غذاهای برم نسبت به غذاهای سفت هیچ کونه برتری و مزیتی ندارد لذا توصیه می شود فقط از مصرف مواد غذایی که سبب تشدید علایم بیماری می شوند، پرهیز کنید.
معيارهاي و برايند هاي ترخيص :
مددجو قبل از ترخيص به اهداف زير دست خواهد يافت :
بردرد كنترل پيدا خواهد كرد .
هيچگونه علايمي از عوارض نخواهد داشت.
درك اصول بيماري زخم پپتيك و اهميت پذيرش برنامه درماني را بيان خواهد داشت.
روشهايي براي سرعت بخشيدن به التيام زخم موجود و پيشگيري ازعود زخم موجود و پيشگيري از عود زخم پپتيك خاهد شناخت.
درك داروها ي تجويزشده شامل دليل تجويز ،آثار متقابل داروو غذاها ،آثار جانبي، برنامه مصرف واهميت مصر ف دارو را بيان خواهد كرد.
علايم و نشانه ها را براي گزارش به مراقبان بهداشتي بيان خوهد كرد .
درك و قبول برنامه مراقبتي پيگيري را كه شامل ملاقات هاي آتي با مراقبان بهداشتي است بيان خواهد كرد.
تشخيص پرستاري:
درد اپي گاستر
عوارض احتمالي
التهاب صفاق
گرفتگي مجاري خروجي معده
كمبود اطلاعات ،تدابير غير موثررژيم درماني يا اختلال درحفظ سلامتي
تشخيص پرستاري :درد:اپي گاستر
درارتباط با :الف)ادم والتهاب درناحيه ي زخم شده
ب)تحريك پايانه هاي عصبي و رفلكسي عضله (زماني ايجاد مي شود كه ترشحات معده يا دوازدهه يا ديگر محرك ها درتماس با زخم قرار گيرند.
اقدامات پرستاري و اهداف انتخابي:
برایند مورد انتظار
مددجو تخفیف درد را بر اساس شواهد زیر نشان خواهد داد:
الف -بیان شفاهی کاهش یا فقدان درد
ب-قیافه و وضعیت بدنی آرام
ج-افزایش شرکت در فعالیت ها
اقدامات پرستاری و اهداف انتخابی / دلایل:
1 .الف) بررسی علائم و نشانه های درد . به عنوان مثال بیان شفاهی درد ( با لغات سوزشی ، تیز و کرامپی توصیف می شود ) ماساژ شکم ، مالش ناحیه ی اپی گاستر ، به خود پیچیدن ، عدم تمایل به حرکت و بی قراری
ب) الگوی درد مددجو را بررسی کنید . ( به عنوان مثال موقعیت مکانی ، کیفیت ، شروع مدت ، عوامل تسریع کنده ، عوامل بدتر کننده و عوامل تسکین دهنده . )
ج)اقداماتی را جهت کاهش درد اپی گاستریک انجام دهید:
1) اقداماتی را جهت پیشگیری از تحریک بیشتر بافت و یا بهبود التیام زخم انجام دهید:
الف) تغذیه ی دهانی را برای کاهش ترشح اسید منع نمایید .
ب) لوله ی نازوگاستریک تعبیه کنید و برای برداشت ترشحات معده ساکشن را طبق دستور ادامه دهید .
ج)در صورت دستور داروهای زیر را تجویز نمایید:
(1)آنتا گونیست گیرنده ی هیستامین ( رانیتیدین ، فاموتیدین ، سایمتیدین ، نیزاتیدین ) و یا بازدارنده های پمپ پروتون ( امپرازول ، لامنو پرازول ) به منظور مهار ترشح اسید .
(2)آنتی اسیدها برای خنثی کردن ترشحات معده .
(3)عوامل محافظ سلولی ( به عنوان مثال سوکرالفیت ) به منظور محافظت از ناحیه ی زخمی .
(4)پروستاگلاندین های مصنوعی ( به عنوان مثال میزوپروستول ) به منظور مهار ترشح اسیدی و حفاظت ناحیه ی زخمی .
(5)داروهای ضد میکروبی ( به عنوان مثال آموکسی سیلین ، اریترومایسین ، تتراسایکلین ، مترونیدازول ) به منظور درمان عفونت هلیکوباکترپیلوری احتمالی .
ج)اقداماتی را به منظور کاهش درد و اضطراب ( فراهم کردن محیط آرام ، توضیح درباره ی روش های درمانی ،و تست های تشخیصی ) به منظور کاهش تحریک عصب واگ و متعاقباً کاهش برون ده اسید معده انجام دهید .
ه)زمانی که اجازه ی دادن غذاها و مایعات داده شد :
(1)به مددجو آموزش دهید :
الف)از مصرف قهوه ، چای و کولاهای حاوی کافئین ، ادویه هایی مانند فلفل سیاه و پودر فلفل و غذاها و مایعات بیسار داغ اجتناب کند . ( این مواد سبب تحریک معده می شوند . )
ب)غذا را کاملاً بجود و آهسته غذا بخورد .( توده ی بزرگی از غذا می تواند سبب افزایش برون ده اسید هیدروکلریدریک و پپسین گردد. )
ج)مصرف شیر و فرآورده های آن را محدود کرده و ترجیحاً به جای مصرف آن مابین وعده های غذایی ، شیر را با غذا مصرف کنید. ( پروتئین و کلسیم محرک های بالقوه ی ترشح اسید هستند که سبب افزایش برون ده اسید می شوند.)
د)از مصرف غذاها و مایعاتی که سبب درد در ناحیه ی اپی گاستر می شود اجتناب کنید .
(2)به منظور خنثی کردن اسید معده بر طبق دستور ، برنامه ی منظمی برای وعده های غذا و غذاهای مختصر فراهم آورید . ( برای کمک به پیشگیری از تحریک مقادیر زیادتر از حد اسید معده معمولاً وعده های غذایی متوسط بیشتر توصیه می شوند تا وعده ی غذایی سنگین.)
و)مددجو را تشویق کنید تا یگار کشیدن را ترک کند.
ز)در صورتی که مددجو داروهایی را مصرف می کند که اولسراتیو بودن آنها شناخته شده است ( به عنوان مثال آسپیرین ، NSAIDs ، کورتیکواستروئیدها ) آن ها را همراه با غذا مصرف نماید تا تحریک معده کاهش یابد .
2)روشهای غیر دارویی ضد درد مانند تغییر وضعیت ، تمرینات آرام سازی ، محیط آرام ، فعالیت های تفریحی مانند تماشا کردن تلویزیون ، مطالعه و صحبت را فراهم آورید .
3)طبق دستور ضد درد تجویز نمایید .
ه) در صورتی که اقدامات بالا برای تسکین درد کافی نبود با پزشک مشورت نمایید.
2) عوارض احتمالی زخم پپتیک :
الف) شوک هایپو ولمیک در ارتباط با خونریزی گوارشی فوقانی همراه با :
- آسیب عروق خونی کوچک متعدد ( مخاط گوارشی دارای منبع خونی غنی است.)
- آسیب عروق خونی اصلی ( می تواند در صورت عمیق بودن سبب ایجاد زخم شود.)
ب) التهاب صفاق در ارتباط با نشت محتویات گوارشی به داخل حفره ی صفاق همراه با سوراخ شدن جدار معده یا دوازدهه ( در صورتی که زخم عمیق باشد ممکن است ایجاد شود.)
ج) انسداد مجرای خروجی معده در ارتباط با تنگ شدن پیلور همراه با التهاب اسپاسم و یا تشکیل بافت اسکار ( در صورتی که زخم در مجرای خروجی یا نزدیک به آن باشد.)
برایند مورد انتظار
- مددجو براساس شواهد زیر دچار شوک هایپوولمیک نخواهد شد:
1)وضعیت ذهنی طبیعی
2)علائم حیاتی ثابت
3)پوست خشک با رنگ طبیعی
4)نبض های محیطی قابل لمس
5) برون ده ادرار حداقل 30 میلی لیتر در ساعت
- در مددجو براساس شواهد زیر پریتونیت مشاهده نخواهد شد:
1)عدم گزارش افزایش درد و تندرنس شکم
2)شکم نرم و غیر نفاخ
3)علائم حیاتی ثابت
4)فقدان تهوع و استفراغ
5)صداهای طبیعی روده
6) طبیعی بودن WBC
7)فقدان لرز
- مددجو براساس شواهد زیر دچار انسداد مجاری معده نخواهد شد:
1)ناحیه ی اپی گاستر نرم و غیر نفاخ می باشد .
2)فقدان پری و اتساع اپی گاستر
3)فقدان بی اشتهایی ، تهوع و استفراغ
1-در صورت دستور فراورده های خونی و یا افزایش دهنده های حجم خون را تجویز کنید .
2-در صورت برنامه ریزی ، مددجو را برای قرار دادن وسایل مانیتورینگ ، همودینامیک (برای مثال کتتر داخل ورید مرکزی ، کتتر درون شریانی ) آماده نمایید .
- بررسی و گزارش علایم و نشانه های زیر :
(1) سوراخ شدن دیواره معده و دوازدهه (مانند درد تیز و ناگهانی بالای شکم، تندرنس شکم، وچود هوای آزاد در حفره صفاق در رادیوگرافی شکم)
(2) پریتونیت (مانند گزارش افزایش درد شکم، ریباند تندرنس، نفخ، شکم سفت، افزایش درجه حرارت، تاکی کاردی، تاکی پنه، افزایش فشار خون، تهوع و استفراغ، کاهش یا فقدان صداهای روده، افزایش WBC)
- اجرای اقداماتی برای بیشگیری از آسیب آتی بافت و یا بهبود التیام زخم به منظور کاهش خطر سوراخ شدن معده
- در صورت بروز علایم و نشانه های پریتونیت :
الف)مددجو در تخت در وضعیت نیمه نشسته قرار گیرد تا به تجمع محتویات معده در لگن کمک شود
منع مصرف غذا از طریق دهان
ب)آماده کردن مددجو برای تستهای تشخیصی مانند رادیوگرافی شکم، توموگرافی کامپیوتری، اولتراسونوگرافی.
ج)قرار دادن لوله معده و ساکشن طبق دستور
د)تجویز داروهای ضد میکروبی طبق دستور
ه)تجویز مایعات وریدی یا حجم دهنده های خون طبق دستور برای پیشگیری از شوک و درمان آن ( ممکن است به دلیل افزایش نفوذ پذیری مویرگی ناشی از التهاب و متعاقباً نشت پروتئین، مایعات و الکترولیتها از فضای عروقی به حفره صفاق ایجاد شود )
ز)در صورت برنامه ریزی آماده کردن مددجو برای ترمیم سوراخ شدگی معده
1)بررسی و گزارش علایم و نشانه های انسداد مجرای خروجی معده ( مانند اتساع معده، احساس پری معده، بی اشتهایی تهوع و استفراغ، استفراغ حاوی تکه های هضم نشده غذا در ساعات اولیه )
2)اجرای اقداماتی برای پیشگیری از آسیب آتی بافت و یا بهبود روند التیام زخم به منظور کاهش خطر باریک شدن مجرای خروجی معده در اثر زخم ناحیه پیلور
3)در صورت بروز علایم و نشانه های انسداد مجرای خروجی معده
الف)منع دریافتهای دهانی
ب)آماده سازی مددجو برای تستهای تشخیصی ( اندوسکوپی، بلع باریم )
ج)قرار دادن لوله معده و ساکشن طبق دستور
د)تجویز مایعات و الکترولیتهای وریدی طبق دستور
ه)آماده کردن مددجو برای آندوسکوپی با بالون اتساع دهنده و یا مداخلات جراحی
3 ) کمبود اطلاعات، تدابیر غیر موثر رژیم درمانی یا تغییر در حفظ سلامتی.
برایند مورد انتظار
الف)مددجو درک اساسی از بیماری زخم پپتیک و اهمیت قبول برنامه درمانی تجویز شده را بیان خواهد کرد.
ب)مددجو راههاي بهبود التيام زخم موجود و پيشگيري ازعود مجدد زخم را بيان خواهد كرد.
ج)مددجو درک خود را از داروهای دستور داده شده شامل دلیل تجویز، آثار متقابل غذا و دارو، آثار جانبی برنامه مصرف و اهمیت مصرف، طبق دستور بیان خواهد کرد.
اقدامات پرستاری و اهداف انتخابی ( دلایل ) :
الف)بیماری زخم پپتیک را با اصطلاحاتی که برای مددجو قابل فهم است توضیح دهید که شامل موارد زیر است : عوارض استرس مانند خونریزی، سوراخ شدن و انسداد و عود زخم مجدد در صورتی که برنامه درمانی رعایت نشود.
ج)1)دلیل تجویز،آثار جانبی، برنامه مصرف و اهمیت مصرف داروهای تجویز شده و آثار متقابل دارو و غذا را برای مددجو شرح دهید.
2)در صورتی که مددجو با درمان داروهای آنتی اسید مرخص شده است موارد زیر را آموزش دهید :
الف)دارو را طبق دستور مصرف کنید ( معمولاً 7 بار در روز، یک ساعت بعد از هر وعده غذا و هنگام خواب، برای 4 تا 6 هفته )
ب)در صورت امکان سوسپانسیونهای داروی ضد اسید را ترجیحاً به جای قرص ها مصرف نمایید (سوسپانسیونها اسید معده را موثرتر خنثی می کنند )
ج)قرص هایی را که قابل جویدن است کاملاً بجوید.
د)قبل از مصرف سوسپانسیونهای آنتی اسید، آنها را به خوبی تکان دهید.
ه)ترکیبات سدیمی داروهای ضد اسید را بررسی کنید و از مصرف فراورده های که سدیم بالایی دارند در صورت ابتلا به هایپرتانسیون یا داشتن رژیم غذایی محدود، از سدیم خودداری کنید.
و)آنتی اسید های حاوی آلومینیوم ( آمفوژل، آلترناژل ) و آنتی اسیدهای حاوی منیزیم ( شیر منیزی، مگ- اکس) را به صورت دوره های متناوب مصرف کنید یا از هیدروکسید آلومینیوم و منیزیم استفاده نمایید. (مانند مالوکس، دی ژل، گاویسکال، مای لانتا ) در صورتی که اسهال یا یبوست وجود دارد.
ز)از مصرف آنتی اسید های حاوی کلسیم بالا ( تیترالاک، تامس) و بیکربنات سدیم ( جوش شیرین مخصوص پخت و پز، آلکاسلتزر، سودامینت ) خودداری کنید.
ح)انتظار داشته باشید که مدفوع ممکن است منقوط و متمایل به سفید شود.
ط)موارد زیر را مشاهده کرده و گزارش دهید:
1) دهان تشنه و خشک، ضعف، رخوت ( نشان دهنده سدیم بالا ناشی از مقادیر زیاد از حد آنتی اسید های حاوی سدیم ) و یا التهاب انتهاها و بالا رفتن وزن ( در اثر احتباس بعدی آب )
2) یبوستی که با افزایش مصرف مایع و یا تعویض با یک آنتی اسید حاوی منیزیم بر طرف نمی شود.
3) اسهالی که با داروهای ضد اسهال و یا تعویض با آنتی اسید حاوی الومینیوم بر طرف نمی شود.
3.در صورتی که مددجو با سوکرالفیت مرخص می شود آموزشهای زیر را بدهید :
الف)دارو را یک ساعت قبل از غذا و هنگام خواب مصرف کند
ب)برای حداقل 30 دقیقه قبل و بعد از مصرف دارو از مصرف داروهای ضد اسید اجتناب کند.
ج)یبوست، تهوع و سوء هاضمه پایدار را زیر نظر بگیرد و گزارش دهد.
4.در صورتی که مددجو با داروی آنتاگونیست گیرنده هیستامین 2، بازدارنده پمپ پروتون مرخص شده است آموزشهای زیر را بدهید :
الف)در صورت مصرف همزمان آنتی اسید ها با عوامل محافظ سلولی ( سوکرالفیت ) برای برنامه ریزی صحیح با پزشک یا دارو ساز مشورت کنید.
ب)خواب آلودگی، سردرد، سرگیجه، اسهال یا یبوست را در نظر بگیرید و گزارش کنید.
5.در صورتی که مددجو با داروی میزوپروستول مرخص شده است آموزشهای زیر را بدهید:
الف)اسهال درد شکمی پایدار را گزارش کنید
ب)در صورتی که به حاملگی شک دارید پزشک را مطلع کنید.
6.در صورتی که مددجو با داروهای حاوی بیسموت مرخص شده است آموزش های زیر را بدهید:
الف )مددجو را آگاه نمایید که دارو می تواند باعث تغییر رنگ خاکستری یا سیاه زبان و مدفوع گردد.
ب)سوسپانسیون را قبل از مصرف به خوبی تکان دهید
ج)قرص های جویدنی را کاملاً بجوید.
د)تداخل اختلال در حس، طعم و دریافت کافی تغذیه ای یا یبوستی را که با افزایش دریافت مایعات و غذاهای حاوی فیبر و مسهل بهبود نمی یابد، بررسی و گزارش نمایید.
7.در صورتی که مددجو با داروهای ضد میکروبی مرخص شده است آموزشهای زیر را فراهم کنید :
الف)داروها را برای مدت زمان دستور داده شده تجویز کنید ( اغلب 2 هفته ) و تکرار کنید . از حذف و یا دوبرابر کردن دوز دارو بپرهیزید .
ب)تهوع ، استفراغ ، اسهال ، راش پوستی ، خارش ، لکه های دهانی ، تزشح و خارش واژینال ، تب و لرز، درد یا التهاب مفاصل را گزارش کنید .
ج)تست های کامل پیگیری ( مانند تست خون ، اوره ، تست های تنفسی ، آندوسکوپی ) طبق تجویز انجام دهید . ( از این تست ها اغلب در حدود 4 هفته بعد از تکمیل دوره درمانی آنتی بیوتیک برای تعیین درمان موثر عفونت استفاده می شود . )
8.به مددجو توصیه کنید قبل از توقف مصرف هر گونه داروی درمان کننده زخم پپتیک با پزشک مشاوره نماید. به مددجو توصیه کنید قبل از شروع مصرف هر گونه داروی درمان کننده زخم پپتیک به مراقبان بهداشتی اطلاع دهد (بعضی داروها با یکدیگر تداخل اثر دارند. )
- بر اهمیت پیگیری ملاقات با مراقبان بهداشتی تاکید کنید .
- اقداماتی را برای بهبود پذیرش مددجو انجام دهید :
الف)در صورت امکان افراد خانواده را در جلسات آموزشی شرکت دهید .
ب)مددجو را به پرسیدن سوال تشویق کرده و زمان لازم برای تقویت و وضوح اطلاعات را بدهید .
ج)در صورتی که مددجو در مورد هزینه دارو نگران است سرویس های اجتماعی مشاوره ای را که در برنامه ریزی های مالی موثر هستند به مددجو معرفی کنید .
د)در صورتی که مددجو برای برنامه ریزی تغذیه ای برای تعیین نیازهای غذایی و رژیم غذایی توصیه شده با زندگی روزانه ، فرهنگ و یا علائق فردی دچار مشکل است ، مشورت با متخصص تغذیه را به او پیشنهاد کنید .
ه)در صورت ضرورت اطلاعات لازم را درباره استفاده از سرویس های اجتماعی کمک کننده به مددجو در زمینه تغییرات توصیه شده در شیوه ی زندگی ، فراهم آورید .
و)در صورتی که مددجو تحت درمان با رژِیم درمانی H.Pylori است جدول زمانی مصرف دارو را برای وضعیت غیر بلند مدت ( دو هفته ) فراهم آورید.
ز)آموزشهای مکتوب را در باره ملاقاتهای آتی با مراقبان بهداشتی، داروهای تجویزی، رژیم غذای تعدیل شده، بررسی و گزارش علایم و نشانه ها و آزمایشهای پیگیری فراهم آورید.(اولريچ گوارش ،جلد سوم)
مطالب تصادفی:
بهينهسازي و معرفي انواع مختلف روشهای آن
آموزش پروپوزال نویسی برای پایان نامه و رساله دکتری | تخصصی | انجام پروپوزال
پایاننامه چیست؟| مراحل نوشتن پایان نامه و شرح کامل آن| تخصصی
دانلود Stat-Ease Design-Expert ورژن 11 و 10 و 7 به همراه فیلم آموزشی نصب |RSM| طراحی آزمایش
آموزش RSM| تحلیل نمودارهای آماری در روش سطح پاسخ | نرم افزار دیزاین اکسپرت

دیدگاهها