مایعات داخل سلولی و خارج سلولی ؛ ادم Extracellular and intracellular fluids ; Edema
فهرست مندرجات
مایع داخل سلولی
مایع خارج سلولی
حجم خون
حجم مایع داخل سلولی
حجم مایع میان بافتی
اجزای مایع داخل سلولی
اسمز و فشار اسمزی
اسمولاریته و اسمولالیته
مایعات ایزوتونیک ٬ هیپوتونیک و هیپرتونیک
مایعات ایزوسموتیک ٬ هیپراسموتیک و هیپواسموتیک
حجم و اسمولاریته ی مایعات داخل و خارج سلولی در حالات غیرطبیعی
اختلالات بالینی تنظیم درجه حجم مایعات ؛ هیپوناترمی و هیپرناترمی
علل هیپوناترمی
عواقب هیپوناترمی
علل هیپرناترمی
عواقب هیپرناترمی
ادم داخل سلولی
ادم خارج سلولی
ادم لنفاوی
علل ادم خارج سلولی
ادم ناشی از نارسایی قلب
ادم ناشی از احتباس کلیوی نمک و آب
ادم ناشی از کاهش پروتئین های پلاسما
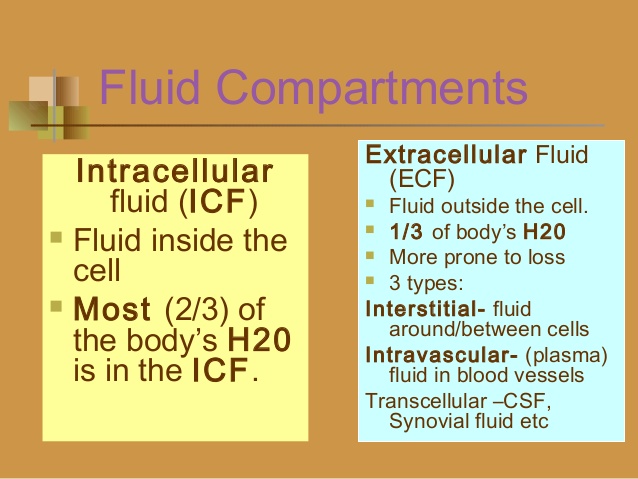
مایع داخل سلولی(Intracellular Fluid Compartment)
حدود 28 لیتر از 42 لیتر مایع بدن درون 100 تریلیون سلول آن قرار دارد و به کل آن مایع داخل سلولی می گویند. لذا مایع داخل سلولی حدود 40 درصد از وزن بدن یک مرد متوسط را تشکیل می دهد. ترکیب اجزای مختلف درون هر سلول مخصوص همان سلول است اما غلظت این مواد در سلول های مختلف شبیه هم است.
مایع خارج سلولی(extracellular fluid compartment)
به مجموعه تمام مایعات بیرون از سلول ها ٬ مایع خارج سلولی می گویند. مجموع این مایعات حدود 20 درصد از وزن بدن را تشکیل می دهد. دو بخش عمده ی مایع خارج سلولی عبارتند از مایع میان بافتی که حدود سه چهارم مایع خارج سلولی را تشکیل می دهد و پلاسما که حدود یک چهارم مایع خارج سلولی را تشکیل می دهد. پلاسما همان قسمت غیر سلولی خون است که همواره از طریق منافذ غشای مویرگ ها با مایع میان بافتی در ارتباط می باشد. نفوذپذیری این منافذ تقریبا نسبت به تمام مواد محلول در مایع خارج سلولی به جز پروتئین ها زیاد است. بنابراین مایعات خارج سلولی پیوسته در حال اختلاط هستند به طوری که ترکیب پلاسما و مایعات میان بافتی تقریبا یکسان است جز پروتئین ها که غلظت آنها در پلاسما بیشتر است.
حجم خون(blood volume)
خون هم حاوی مایع خارج سلولی است (مایع پلاسما) و هم حاوی مایع داخل سلولی(مایع درون گلبول های قرمز) ٬ اما خون را یک بخش مجزای مایع در نظر می گیرند زیرا محفظه ای خاص خود دارد که همان دستگاه گردش خون است. حجم خون نقش بسیار مهمی در کنترل پویای قلب و عروق دارد.
متوسط حجم خون در بالغین سالم حدود 7 درصد وزن بدن یا حدود 5 لیتر است. حدود 60 درصد خون را پلاسما و 40 درصد آن را گلبول های قرمز تشکیل می دهد اما این مقادیر در افراد مختلف بسته به جنس ٬ وزن و سایر عوامل تا حد چشمگیری متفاوت است.
حجم مایع داخل سلولی
حجم مایع داخل سلولی از تفاضل حجم مایع خارج سلولی از آب کل بدن بدست می آید.
حجم مایع میان بافتی
حجم مایع میان بافتی از تفاضل حجم پلاسما از حجم مایع خارج سلولی بدست می آید.
اجزای مایع داخل سلولی(constituents of the intracellular fluid)
مایع داخل سلولی به وسیله ی غشای سلولی از مایع خارج سلولی جدا شده است. این غشا نسبت به آب بسیار نفوذپذیر و نسبت به اکثر الکترولیت های بدن نفوذ ناپذیر است. مایع داخل سلولی برخلاف مایع خارج سلولی حاوی تنها مقدار کمی یون سدیم و کلر است و تقریبا فاقد یون کلسیم می باشد. در عوض این مایع حاوی مقادیر زیادی یون پتاسیم و فسفات به همراه مقادیر متوسط یونهای منیزیم و سولفات است که غلظت تمام آنها در مایع خارج سلولی کم است. ضمنا سلول ها حاوی مقادیر زیادی پروتئین هستند یعنی تقریبا 4 برابر پروتئین پلاسما.
اسمز و فشار اسمزی(osmosis and osmotic pressure)
به انتشار مفید آب از یک ناحیه ی غلیظ از آب به ناحیه ای با غلظت کمتر آب ٬ اسمز می گویند.
باتوجه به این که غشای سلول نسبت به اکثر مواد حل شدنی نسبتا نفوذناپذیر و نسبت به آب بسیار نفوذپذیر است(یعنی نفوذپذیر انتخابی) ٬هرگاه غلظت یک ماده ی حل شدنی در یک طرف غشا بیشتر باشد ٬ آب از طریق غشا به سمت ناحیه ی غلیظتر از نظر ماده حل شدنی منتشر می شود.
رابطه ی میان مول ها و اسمول ها
باتوجه به این که غلظت آب در یک محلول به تعداد ذرات ماده حل شدنی در محلول بستگی دارد ٬ برای بیان غلظت کل ذرات حل شده صرفنطر از ترکیب واقعی آنها به یک نامگذاری مشخص نیاز داریم. تعداد کل ذرات یک محلول را بر حسب اسمول اندازه می گیرند. هر اسمول(osm) معادل یک مول از ذرات حل شده است. بنابراین محلولی که حاوی یک مول گلوکز در هر لیتر باشد غلظت 1 osm/lit دارد. اگر مولکولی به دو یون تفکیک شود محلول 1 mol/lit آن غلظت اسمزی معادل 2 osm/lit خواهد داشت. به همین ترتیب 1 مول از مولکولی که به سه یون تفکیک می شود غلظت اسمزی معادل 3 osm/lit خواهد داشت. لذا واژه ی اسمول نمایانگر تعداد ذرات محلول است که از نظر اسمزی فعال هستند نه غلظت مولی. اصولا برای بیان فعالیت اسمزی مواد حل شدنی در مایعات بدن ٬ اسمول واحدی بیش از حد بزرگ است. بنابراین معمولا از میلی اسمول(mOsm) استفاده می کنند که یک هزارم اسمول است.
اسمولالیته و اسمولاریته(osmolarity and osmolality)
هنگامی که غلظت را به صورت اسمول در هر کیلوگرم آب بیان می کنیم ٬ غلظت اسمولی محلول اسمولالیته نام دارد اما اگر غلظت را به صورت اسمول در هر لیتر محلول بیان کنیم ٬ نام آن اسمولاریته خواهد بود. در محلول های رقیق مثل مایعات بدن می توان این دو اصطلاح را تقریبا یکی گرفت ٬ زیرا تفاوت کمی باهم دارند. در بیشتر موارد بیان مقدار مایعات بدن برحسب لیتر آسانتر از بیان آنها برحسب کیلوگرم آب است لذا اکثر محاسبات بالینی برحسب اسمولاریته هستند نه اسمولالیته.
مایعات ایزوتونیک ٬ هیپوتونیک و هیپرتونیک(isotonic, hypotonic, hypertonic fluids)
اگر سلول را در محلولی از ماده غیر نافذ با اسمولاریته ی 282 mOsm/lit قرار دهیم ٬ سلول ها نه چروکیده می شوند و نه متورم زیرا غلظت آب در مایعات داخل و خارج سلول برابر است و مواد حل شدنی نمی توانند به سلول وارد یا از آن خارج شوند. به چنین محلولی ایزوتونیک(isotonic) می گویند زیرا نه باعث تورم سلول ها می شود نه سبب چروکیدگی آنها. محلول 0.9 درصد کلرید سدیم و محلول 5 درصد گلوکز نمونه هایی از محلول های ایزوتونیک هستند. این محلول ها در طب بالینی مهم هستند زیرا می توان آنها را به درون خون تزریق کرد بدون آنکه تعادل اسمزی بین مایعات داخل و خارج سلول را به هم بزنند.
اگر سلول را در محلولی هیپوتونیک(hypotonic) قرار دهیم که غلظت مواد غیر نافذ آن کمتر از 282 mOsm/lit باشد آب به درون سلول منتشر خواهد شد و آن را متورم خواهد کرد ٬ آب پیوسته به درون سلول منتشر می شود و ضمن رقیق سازی مایع داخل سلولی ٬ مایع خارج سلولی را غلیظ خواهد کرد ؛ این اتفاق تا زمانی ادامه می یابد که اسمولاریته در محلول تقریبا برابر شود. محلول های کلرید سدیم با غلظت کمتر از 0.9 درصد هیپوتونیک هستند و سلول را متورم می سازند.
اگر سلول را در محلولی هیپرتونیک(hypertonic) که غلظت مواد غیر نافذ آن بیشتر است قرار دهیم ٬ آب از سلول وارد مایع خارج سلولی خواهد شد و ضمن تغلیظ مایع داخل سلولی ٬ مایع خارج سلولی را رقیق خواهد کرد. در این مورد سلول چروکیده خواهد شد تا این که غلظت دو طرف برابر شود. محلول های کلرید سدیم با غلظت بیشتر از 0.9 درصد هیپرتونیک هستند.
مایعات ایزوسموتیک ٬ هیپراسموتیک و هیپواسموتیک(Isosmotic, Hyperosmotic, and Hypo-osmotic Fluids)
اصطلاحات ایزوتونیک ٬ هیپوتونیک و هیپرتونیک براین مطلب دلالت می کنند که آیا محلول مورد نظر باعث تغییر حجم سلول خواهد شد یا نه. تونیسیته ی محلول ها به غلظت مواد غیر نافذ آنها بستگی دارد اما برخی از مواد حل شدنی می توانند از غشای سلول عبور کنند. اگر اسمولاریته ی محلول یا سلول یکی باشد ٬ صرفنظر از این که مواد محلول آن می توانند از غشای سلول بگذرند یا نه به آن ایزوسموتیک(isosmotic) می گویند. اصطلاحات هیپراسموتیک و هیپواسموتیک برای محلول هایی به کار می روند که به ترتیب اسمولاریته بیشتر یا کمتر نسبت به مایع طبیعی خارج سلولی دارند صرفنظر از این که مواد حل شده می توانند از غشای سلول بگذرند یا نه.
مواد بسیار نافذ مثل اوره می توانند باعث جابجایی موقت مایع بین بخش های داخل و خارج سلولی شوند اما اگر زمان کافی وجود داشته باشد ٬ نهایتا غلظت آنها در دو بخش باهم برابر می شود لذا این مواد در شرایط پایدار تاثیری ناچیز بر حجم داخل سلولی دارند.
تعادل اسمزی میان مایعات داخل و خارج سلولی به سرعت برقرار می گردد. انتقال مایع از غشای سلول چنان سریع صورت می گیرد که معمولا هرگونه اختلاف بین اسمولاریته این دو بخش ظرف ثانیه ها یا حداکثر دقایق بعد برطرف می شود. مفهوم جابجایی سریع آب از غشای سلول این نیست که تعادل کامل بین بخش های داخل و خارج سلولی کل بدن نیز ظرف همان زمان کوتاه برقرار می شود زیرا معمولا مایع از طریق روده ها وارد بدن می گردد و پیش از برقراری تعادل کامل اسمزی باید به وسیله ی خون به تمام بافت ها برسد. تعادل اسمزی معمولا حدود 30 دقیقه پس از نوشیدن آب در تمام مناطق بدن برقرار می شود.
حجم و اسمولاریته ی مایعات داخل و خارج سلولی در حالات غیرطبیعی
برخی عوامل که می توانند حجم های داخل و خارج سلولی را به شدت تغییر دهند عبارتند از:
مصرف آب ٬ دهیدراتاسیون ٬ تزریق داخل وریدی انواع مختلف محلول ها ٬ دفع مقادیر زیاد مایع از دستگاه گوارش ٬ دفع غیر طبیعی مایع با عرق یا از راه کلیه ها.
با در نظر داشتن اصول زیر هم می توان تغییرات مایعات داخل و خارج سلولی را حساب کرد و هم درمان های لازم را شروع کرد:
1- آب به سرعت از غشای سلول می گذرد ؛ لذا اسمولاریته ی مایعات داخل و خارج سلولی جز در چند دقیقه نخست پس از تغییر در هر یک از دو بخش تقریبا برابر می ماند.
2- غشای سلول نسبت به بسیاری از مواد تقریبا به طور کامل نفوذناپذیر است ؛ بنابراین اگر ماده ای به بخش خارج سلولی افزوده نشود یا از آن خارج نگردد تعداد اسمول های مایعات داخل و خارج سلولی عموما ثابت خواهد ماند.
اختلالات بالینی تنظیم درجه حجم مایعات ؛ هیپوناترمی و هیپرناترمی
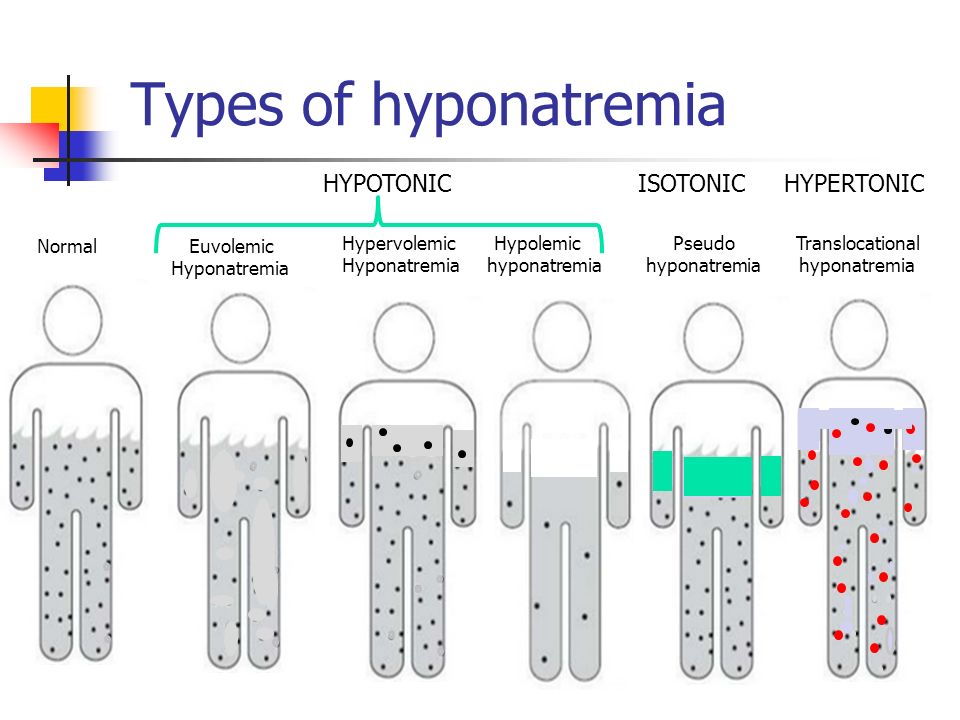
غالبا غلظت سدیم پلاسما اولین سنجشی است که پزشک می تواند به آسانی برای ارزیابی وضعیت مایعات بیمار انجام دهد. معمولا اسمولاریته پلاسما را اندازه گیری نمی کنند اما باتوجه به این که سدیم و آنیون های همراه آن (عمدتا کلر) بیش از 90 درصد از مواد حل شدنی مایع خارج سلولی را تشکیل می دهند ٬ در بسیاری از شرایط می توان غلظت سدیم پلاسما را معرف قابل قبولی از اسمولاریته ی پلاسما در نظر گرفت. اگر غلظت سدیم پلاسما کمتر از حد طبیعی (کمتر از حدود 142 mEq/lit) باشد می گویند فرد دچار هیپوناترمی(hyponatremia) است.
اگر غلظت سدیم پلاسما به بیشتر از حد طبیعی برسد فرد دچار هیپرناترمی(hypernatremia) است.
علل هیپوناترمی(Hyponatremia)
کاهش غلظت سدیم پلاسما می تواند ناشی از دفع کلرید سدیم مایع خارج سلولی یا افزودن آب اضافی به مایع خارج سلولی باشد. معمولا از دست رفتن کلرید سدیم باعث هیپوناترمی – کم آبی(دهیدراتاسیون) می شود و با کاهش حجم مایع خارج سلولی همراه است. برخی از شرایطی که می توانند با دفع کلرید سدیم سبب هیپوناترمی شوند عبارتند از اسهال و استفراغ.
مصرف بیش از حد دیورتیک هایی که مانع از نگهداری سدیم در کلیه ها می شوند و نیز برخی بیماری های خاص کلیه که در آنها سدیم از دست می رود نیز می تواند باعث درجات متوسط هیپوناترمی شود. بالاخره در بیماری آدیسون هم که بر اثر کاهش ترشح هورمون آلدوسترون ایجاد می شود توان کلیه ها در بازجذب سدیم کاهش می یابد و این می تواند هیپوناترمی متوسط پدید آورد.
احتباس آب اضافی هم با رقیق کردن سدیم مایع خارج سلولی می تواند سبب هیپوناترمی شود که به آن هیپوناترمی-پرآبی(hyponatremia-overhydration) می گویند. مثلا ترشح مازاد هورمون آنتی دیورتیک سبب افزایش بازجذب آب در توبول های کلیه می شود و می تواند منجر به هیپوناترمی و پرآبی گردد.
عواقب هیپوناترمی
تغییرات سریع حجم سلولی بر اثر هیپوناترمی می تواند اثراتی عمیق بر عملکرد بافت ها و اعضا داشته باشد به ویژه در مغز. مثلا افت سریع غلظت سدیم پلاسما می تواند موجب ادم سلول های مغزی و علایم عصبی شامل سردرد ٬ تهوع ٬ خواب آلودگی و عدم درک موقعیت (disorientation) شود. اگر غلظت سدیم پلاسما به سرعت به کمتر از 115-120 mmol/L برسد ٬ تورم مغزی می تواند به تشنج ٬ اغما ٬ آسیب ماندگار مغز و مرگ بیانجامد. باتوجه به سفتی جمجمه ٬ زمانی که افزایش حجم مغز از حدود 10 درصد فراتر رود مغز به سوی گردن رانده می شود(فتق herniation) ٬ که می تواند منجر به آسیب ماندگار مغز و مرگ شود.
اگر هیپوناترمی طی چند روز ایجاد شود مغز و بافت های دیگر با انتقال سدیم ٬ کلر و پتاسیم و سایر حل شدنی های آلی مانند گلوتامات از سلول ها به درون بخش خارج سلولی به آن پاسخ می دهند. بدین ترتیب جریان اسمزی آب به درون سلول ها و تورم بافت ها کمتر می شود. البته انتقال مواد حل شدنی از سلول ها طی هیپوناترمی ٬ در صورت اصلاح خیلی سریع هیپوناترمی می تواند مغز را مستعد آسیب سازد. اگر محلول های هیپوتونیک برای اصلاح هیپوناترمی به سرعت تجویز شوند ٬ ممکن است مغز نتواند با همان سرعت حل شدنی های از دست داده سلولی را بازیابد که این می تواند به آسیب اسمزی نورون ها همراه با دمیلیناسیون شود. برای پرهیز از دمیلیناسیون اسمزی نورون ها می توان اصلاح هیپوناترمی مزمن را به 10-12 mmol/L طی 24 ساعت و 18 mmol/L طی 48 ساعت محدود ساخت. این سرعت کند اصلاح به مغز اجازه می دهد تا اسمول های از دست داده بر اثر سازگاری با هیپوناترمی مزمن را بازیابد.
هیپوناترمی شایع ترین اختلال الکترولیتی در طب بالینی است و می تواند تا در 15-25 درصد بیماران بستری دیده شود.
علل هیپرناترمی(Hypernatremia)
افزایش غلظت سدیم پلاسما که باعث افزایش اسمولاریته نیز می شود دو علت می تواند داشته باشد :
1- از دست رفتن آب از مایع خارج سلولی که یون سدیم را تغلیظ می کنند
2- سدیم اضافی در مایع خارج سلولی
اگر افت اولیه ی آب مایع خارج سلولی وجود داشته باشد ٬ هیپرناترمی- کمی آبی ایجاد می شود. این حالت می تواند ناشی از ناتوانی ترشح هورمون آنتی دیورتیک باشد که برای حفظ آب در کلیه ها ضروری است. نتیجه فقدان هورمون آنتی دیورتیک این است که کلیه ها مقدار زیادی ادرار رقیق دفع می کنند(اختلالی موسوم به دیابت بی مزه diabetes insipidus) و دهیدراتاسیون و افزایش غلظت کلرید سدیم در مایع خارج سلولی ایجاد می گردد. در برخی از بیماری های کلیوی هم کلیه ها نمی توانند به هورمون آنتی دیورتیک پاسخ دهند و لذا نوع کلیوی دیابت بی مزه پدید می آید. یکی از علل شایع تر هیپرناترمی همراه با کاهش حجم مایع خارج سلولی عبارتست از دهیدراتاسیون ناشی از کاستی دریافت آب نسبت به دفع آن که مثلا بر اثر تعریق هنگام فعالیت شدید پیش می آید.
افزودن کلرید سدیم اضافی به مایع خارج سلولی هم می تواند سبب هیپرناترمی شود. اینحالت غالبا سبب هیپرناترمی-پرآبی می گردد. زیرا معمولا وجود کلرید سدیم اضافی در خارج سلول حداقل با درجاتی از احتباس کلیوی آب نیز همراه است. مثلا ترشح بیش از حد هورمون آلدوسترون که سدیم را در بدن نگاه می دارد می تواند سبب هیپرناترمی و پرآبی خفیف گردد. علت خفیف بودن این گونه هیپرناترمی آن است که افزایش ترشح آلدوسترون سبب بازجذب بیشتر آب و سدیم در کلیه ها می شود.
لذا جهت تحلیل اختلالات غلظت سدیم پلاسما و تصمیم گیری در مورد درمان صحیح ابتدا لازم است مشخص کنیم که اختلال ایجاد شده حاصل دفع یا دریافت اولیه سدیم است یا حاصل دفع یا دریافت اولیه آب.
عواقب هیپرناترمی
شیوع هیپرناترمی بسیار کمتر از هیپوناترمی است و علایم شدید در آن تنها با افزایش زیاد غلظت سدیم پلاسما تا بالاتر از 158-160 mmol/L رخ می دهد. یکی از دلایل این امر آن است که هیپرناترمی تشنگی شدید را برمی انگیزد که پلاسما و مایع خارج سلولی را از افزایش زیاد سدیم حفاظت می کند. البته هیپوناترمی می تواند در مبتلایان به ضایعات هیپوتالاموس که حس تشنگی آنها مختل شده ٬ در نوزادانی که ممکن است دسترسی آسان به آب نداشته باشند یا در سالمندانی که وضعیت روانی خوبی ندارند می تواند دیده شود.
برای اصلاح هیپرناترمی می توان محلول کلرید سدیم هیپواسمزی یا دکستران تجویز کرد. البته در بیماران دچار افزایش مزمن غلظت سدیم پلاسما بهتر است هیپرناترمی به کندی اصلاح گردد زیرا هیپرناترمی هم مکانیسم هایی دفاعی را تحریک می کند که از سلول در برابر تغییرات حجم حفاظت می کنند. این مکانیسم های دفاعی برعکس آنهایی هستند که در هیپوناترمی اتفاق می افتند و شامل مکانیسم های افزاینده ی غلظت سدیم و سایر حل شدنی های داخل سلولی می باشد.
ادم (Edema)
ادم به وجود مایع زائد در بافت های بدن می گویند. ادم در بیشتر موارد عمدتا در بخش مایع خارج سلولی ایجاد می شود اما می تواند مایعات داخل سلولی را هم درگیر سازد.
ادم داخل سلولی(Intracellular Edema)
سلول ها در سه حالت بسیار مستعد تورم هستند:
1- هیپوناترمی
2- افت دستگاه های متابولیک بافت ها
3- تغذیه ی ناکافی سلول ها
مثلا هنگامی که جریان خون یک بافت کم می شود ٬ تحویل اکسیژن در عناصر غذایی کاهش می یابد ؛ اگر جریان خون به حدی کم شود که نتواند متابولیسم طبیعی بافت را حفظ کند فعالیت پمپ های یونی غشای سلول کاهش می یابد. در اینصورت سلول دیگر نمی تواند یون سدیم را که در حالت طبیعی به درون سلول نشت می کند به بیرون پمپ کند و افزایش داخل سلولی یون سدیم سبب اسمز آب به درون آنها می شود. گاهی این حالت باعث افزایش حجم داخل سلولی ناحیه ای از بافت به دو تا سه برابر حد طبیعی می گردد. معمولا این حالت مقدمه ی مرگ بافت است.
بافت های ملتهب هم می توانند دچار ادم داخل سلولی شوند ؛ معمولا التهاب نفوذپذیری غشاهای سلولی را زیاد می کند و به سدیم و سایر یون ها اجازه ی انتشار به درون سلول را می دهد که باعث اسمز آب به درون سلول می شود.
ادم خارج سلولی(Extracellular Edema)
اگر مایع اضافی در فضاهای خارج سلولی جمع شود ٬ ادم مایع خارج سلولی پدید می آید. ادم خارج سلولی دو علت کلی دارد:
1- نشت غیرطبیعی مایع از پلاسما به فضاهای میان بافتی از طریق مویرگ ها
2- ناتوانی لنفاتیک در بازگرداندن مایع از فضای میان بافتی به خون که غالبا ادم لنفاوی(lymphedema) خوانده می شود. شایعترین علت بالینی تجمع مایع میان بافتی ٬ فیلتراسیون بیش از حد مایع از مویرگ ها است.
عواملی که می توانند فیلتراسیون مویرگ ها را افزایش دهند:
بروز هریک از تغییرات زیر می تواند میزان فیلتراسیون مویرگی را افزایش دهد:
- افزایش ضریب فیلتراسیون مویرگ
- افزایش فشار هیدروستاتیک مویرگ
- کاهش فشار اسمزی کلوییدی پلاسما
ادم لنفاوی (Lymphatic Edema)
هرگاه عملکرد عروق لنفی آسیب جدی ببیند ٬ خواه بر اثر انسداد عروق لنفاوی و خواه بر اثر از دست دادن آنها ٬ ادم بسیار شدید می تواند پدید آید ٬ زیرا پروتئین های پلاسما که به درون فضای میان بافتی نشت می کنند دیگر به هیچ طریق برداشته نمی شوند. افزایش غلظت پروتئین مایع میان بافتی سبب ازدیاد فشار اسمزی کلوییدی آن می شود که خود آن مایع بیشتری را به بیرون از مویرگ ها می کشاند.
عفونت های گره های لنفاوی مثلا در عفونت با نماتدهای فیلاریا می تواند سبب انسداد بسیار شدید جریان لنف شود ؛ این نماتدها کرم های میکروسکوپی و شلاق مانند هستند. کرم های بالغ در دستگاه لنفاوی انسان زندگی می کنند و با مگس از فردی به فرد دیگر انتقال می یابند. کسانی که عفونت فیلاریایی دارند ممکن است از ادم شدید لنفاوی و فیلی شدن پاها(elephantiasis) رنج ببرند ؛ همچنین مردان می توانند دچار تورم اسکروتوم شوند که به آن هیدروسل می گویند. فیلاریازیس لنفاوی بیش از 120 میلیون نفر را در 80 کشور سراسر نواحی حاره و تحت حاره آسیا ٬ آفریقا ٬ غرب اقیانوس آرام ٬ و بخش هایی از کارائیب و آمریکای جنوبی را مبتلا کرده است.
در برخی از انواع سرطان یا متعاقب جراحی که عروق لنفاوی برداشته یا مسدود می شوند هم جریان لنف متوقف می گردد و ادم لنفاوی ایجاد می کند. مثلا در جریان برداشتن اساسی پستان تعداد زیادی از عروق لنفاوی برداشته می شوند و برداشتن مایع از نواحی پستان و اندام فوقانی مختل می گردد و لذا فضاهای بافتی دچار ادم و تورم می شوند. البته نهایتا تعداد کمی رگ لنفاوی پس از این گونه جراحی ها مجددا رشد می کند به طوری که ادم میان بافتی معمولا گذرا است.
علل ادم خارج سلولی
وضعیت های زیادی وجود دارند که می توانند از طریق نشت غیر طبیعی مایع از مویرگ ها یا جلوگیری از بازگرداندن مایع از فضاهای میان بافتی به گردش خون موجب تجمع مایع در فضاهای میان بافتی شوند.
فهرست زیر حالات مختلفی را نشان می دهد که با ایجاد یکی از دو اختلال مزبور می توانند سبب ادم خارج سلولی شوند:
افزایش فشار مویرگ ها
الف) احتباس بیش از حد آب و نمک در کلیه
1- نارسایی حاد یا مزمن کلیه
2- مینرالوکورتیکویید اضافی
ب) فشار وریدی بالا و تنگی وریدی
1- نارسایی قلب
2- انسداد وریدی
3- نارسایی پمپ های وریدی
- فلج عضلات
- بی حرکتی قسمت هایی از بدن
- نارسایی دریچه های وریدی
ج) کاهش مقاومت آرتریول ها
1- گرمای بیش از حد بدن
2- ناکفایتی دستگاه عصبی سمپاتیک
3- داروهای وازودیلاتور
کاهش پروتئین های پلاسما
الف) دفع پروتئین از ادرار (سندرم نفروتیک)
ب) دفع پروتئین از نواحی بدون پوست
1- سوختگی ها
2- زخم ها
ج) ناتوانی در تولید پروتئین ها
1- بیماری کبدی
2- سوء تغذیه شدید پروتئین یا کالری
افزایش نفوذپذیری مویرگ ها
الف) واکنش های ایمنی که هیستامین یا سایر محصولات ایمنی را آزاد می کنند
ب) سموم
ج) عفونت های باکتریال
د) کمبود ویتامین ها به ویژه ویتامین C
ه) ایسکمی طولانی
و)سوختگی ها
انسداد بازگشت لنف
الف) سرطان ها
ب) عفونت ها (مثل نماتدهای فیلاریا)
ج) جراحی
د) فقدان یا اختلال مادرزادی عروق لنفاوی
ادم ناشی از نارسایی قلب(Edema Caused by Heart Failure)
نارسایی قلب یکی از جدیدیترین و شایعترین علل ادم است. قلب نارسا نمی تواند خون را به حد طبیعی از وریدها به درون شریان ها پمپ کند ٬ بدین ترتیب فشار وریدی و فشار مویرگی بالا می رود و سبب فیلتراسیون بیشتر از مویرگ ها می شود. ضمنا فشار شریانی معمولا کاهش می یابد و سبب کاهش دفع کلیوی نمک و آب می شود. این کاهش دفع باعث افزایش حجم خون و افزایش بیشتر فشار هیدروستاتیک مویرگ ها می شود که خود آن ادم را تشدید می کند. ضمنا جریان خون کلیه ها در نارسایی قلب کم می شود که باعث تحریک ترشح رنین می گردد. رنین هم موجب افزایش تشکیل آنژیوتانسین دو و افزایش ترشح آلدوسترون می شود. هر دو عامل فوق سبب احتباس بیشتر نمک و آب در کلیه ها می شوند.
لذا در نارسایی درمان نشده ی قلب همه این عوامل با همکاری یکدیگر سبب ادم شدید و عمومی خارج سلولی می گردند. اگر بیمار دچار نارسایی سمت چپ قلب باشد و نارسایی چشمگیر سمت راست نداشته باشد خون به طور طبیعی از بطن راست به درون ریه ها پمپ می شود اما به آسانی نمی تواند از وریدهای ریوی وارد سمت چپ قلب گردد ٬ زیرا این قسمت از قلب تا حدود زیادی تضعیف شده است درنتیجه فشار تمام عروق ریوی از جمله مویرگ های ریوی بسیار بیشتر از حد طبیعی می گردد و سبب ادم ریوی جدی و خطرناک می گردد. تجمع مایع در ریه ها در صورت عدم درمان می تواند به سرعت پیشرفت کند و ظرف چند ساعت سبب مرگ شود.
ادم ناشی از احتباس کلیوی نمک و آب(Edema Caused by Decreased Kidney Excretion of Salt and Water)
بیشتر کلرید سدیمی که به خون افزوده می شود در بخش خارج سلولی می ماند و تنها قسمت کوچکی از آن وارد سلول ها می گردد. بنابراین در آن دسته از بیماری های کلیوی که دفع ادراری نمک و آب مختل می شود مقدار زیادی کلرید سدیم و آب به مایع خارج سلولی اضافه می گردد. بیشتر این نمک و آب از خون به درون فضاهای میان بافتی نشت می کند اما قسمتی از آن هم در خون می ماند. این مایع اضافی عمدتا سبب اثرات زیر می شود:
1- افزایش بیشتر حجم مایع میان بافتی (ادم خارج سلولی)
2- هیپرتانسیون بر اثر افزایش حجم خون
مثلا در کودکان دچار گلومرولونفریت حاد ٬ گلومرول های کلیه بر اثر التهاب آسیب می بینند و لذا نمی توانند مایع را به حد کافی فیلتره کنند. بدین ترتیب ادم شدید مایع خارج سلولی در سراسر بدن پیش می آید ؛ معمولا این کودکان همراه با ادم دچار هیپرتانسیون شدید هم می شوند.
ادم ناشی از کاهش پروتئین های پلاسما (Edema Caused by Decreased Plasma Proteins)
کاهش غلظت پروتئین ها ٬ خواه به علت ناتوانی در تولید مقدار طبیعی پروتئین ها و خواه بر اثر نشت پروتئین از پلاسما سبب افت فشار اسمزی کلوییدی پلاسما می شود. کاهش فشار اسمزی کلوییدی هم منجر به افزایش فیلتراسیون مویرگی در سراسر بدن و نیز ادم خارج سلولی می گردد.
یکی از مهمترین علل کاهش غلظت پروتئین های پلاسما ٬ دفع پروتئین ها از ادرار در برخی بیماری های خاص کلیه است ٬ به این حالت سندرم نفروتیک می گویند. چندین بیماری مختلف کلیه می توانند غشای گلومرول های کلیه را آسیب بزنند و باعث نشت پروتئین های پلاسما از غشاها شوند ؛ بدین ترتیب غالبا مقدار زیادی از این پروتئین ها وارد ادرار می شود. اگر این دفع پروتئین ها از حداکثر توان ساخت آنها در بدن بیشتر شود ٬ غلظت پروتئین های پلاسما کاهش می یابد. اگر غلظت پروتئین های پلاسما به کمتر از 2.5 g/100 ml برسد ٬ ادم شدید و عمومی پدید می آید.
یکی دیگر از حالاتی که سبب کاهش غلظت پروتئین های پلاسما می شود سیروز کبد است. در سیروز مقدار زیادی بافت فیبری در سلول های پارانشیم کبد تشکیل می شود. یکی از نتایج سیروز ٬ ناتوانی سلول های کبدی در تولید کافی پروتئین های پلاسما است که منجر به کاهش فشار اسمزی کلوییدی پلاسما و ادم عمومی می گردد.
سیروز کبد از راه دیگری هم سبب ادم می گردد. گاهی وریدهای تخلیه ای پورت شکم در حین عبور از کبد و پیش از تخلیه به درون گردش خون عمومی بر اثر فیبروز کبد تحت فشار قرار می گیرند و انسداد آنها سبب افزایش فشار هیدروستاتیک مویرگی در سرتاسر دستگاه گوارش می شود. بدین ترتیب فیلتراسیون مایع از پلاسما به نواحی داخل شکم باز هم بیشتر می شود. در این موارد تاثیر توام کاهش غلظت پروتئین پلاسما و افزایش فشار مویرگی پورت سبب تراوش مقدار زیادی مایع و پروتئین به درون حفره ی شکم می گردد. این حالت آسیت(ascites) نام دارد.
عوامل اطمینان که در حالت طبیعی مانع از ادم می شوند:
اگرچه اختلالات زیادی می توانند باعث ادم شوند اما لازمه ی تشکیل ادم جدی این است که اختلال شدید باشد ٬ زیرا سه عامل اصلی اطمینان وجود دارند که مانع از تجمع زیاد مایع در فضاهای میان بافتی می شوند:
1- پذیرایی (compliance) کم فضای میان بافتی هنگامی که فشار مایع میان بافتی در محدوده ی منفی است
2- امکان افزایش جریان لنف به میزان 10 تا 50 برابر
3- شسته شدن پروتئین مایع میان بافتی که همزمان با افزایش فیلتراسیون مویرگی ٬ فشار اسمزی کلوییدی مایع میان بافتی را کم می کند
به طور خلاصه می توان کلیه عوامل اطمینان در مقابل ادم را چنین بیان کرد:
1- عامل اطمینان ناشی از پذیرایی کم بافت در محدوده ی منفی فشار که تاثیری حدود 3 mmHg دارد.
2- عامل اطمینان ناشی از افزایش جریان لنف که تاثیری حدود 7 mmHg دارد.
3- عامل اطمینان ناشی از شسته شدن پروتئین ها از فضاهای میان بافتی که 7 mmHg تاثیر دارد.
بنابراین کل عامل اطمینان در برابر ادم حدود 17 mmHg است یعنی از نظر تئوری لازمه ی تشکیل ادم چشمگیر این است که فشار مویرگی در بافت های محیطی 17 mmHg افزایش یابد یا به دو برابر مقدار طبیعی برسد.